هورمون انسولین یکی از مهمترین هورمونهای بدن به شمار میرود که نقش حیاتی را در تنظیم سطح قند خون ایفا میکند. این هورمون توسط لوزالمعده یا پانکراس تولید میشود و مسئول انتقال گلوکز از خون به سلولها برای تامین انرژی و ذخیرهسازی آن در قالب گلیکوژن است. نبود یا کمبود انسولین، مانند آنچه در بیماری دیابت نوع ۱ رخ میدهد، میتواند به افزایش شدید قند خون و مشکلات جدی سلامت منجر شود.
در دنیای پزشکی، انسولین مصنوعی به عنوان یکی از مهمترین داروهای درمان دیابت شناخته میشود. این دارو به بیماران کمک میکند تا سطح قند خون خود را کنترل کنند و از عوارض بلندمدت ناشی از دیابت، مانند مشکلات قلبی، کلیوی و عصبی جلوگیری کند. با پیشرفتهای علمی، انواع مختلف انسولین با سرعت و مدت اثر متفاوت تولید شدهاند تا درمان هر بیمار متناسب با نیازهای فردی باشد.
علاوه بر دیابت نوع ۱، انسولین در برخی بیماران مبتلا به دیابت نوع ۲ که کنترل قند خون آنها با داروهای خوراکی به سختی امکانپذیر است و در شرایط خاص پزشکی مانند بارداری یا برخی اختلالات متابولیک نیز تجویز میشود. هر چند انسولین درمانی بسیار موثر است، این دارو نیز مانند هر داروی دیگری، میتواند عوارض جانبی داشته باشد که آگاهی نسبت به آنها و رعایت نکات مصرف صحیح، برای پیشگیری از خطرات حیاتی است. در این مقاله، به بررسی ماهیت انسولین، انواع مختلف آن و کاربردهای درمانی و عوارض احتمالی پرداخته میشود.
انسولین چیست؟
هورمون انسولین یک هورمون پروتئینی حیاتی محسوب میشود که توسط سلولهای بتای پانکراس (لوزالمعده) تولید میشود و نقش اصلی آن تنظیم سطح قند خون است. این هورمون اجازه میدهد گلوکز موجود در خون وارد سلولها شود تا برای تامین انرژی سوخته یا به شکل گلیکوژن در کبد و ماهیچهها ذخیره شود. بدون انسولین، گلوکز در خون تجمع پیدا کرده و منجر به هیپرگلیسمی (افزایش قند خون) میشود که میتواند آسیبهای جدی را به اندامهای مختلف بدن وارد کند.
انسولین از چه ساخته میشود؟
ساختار شیمیایی هورمون انسولین شامل دو زنجیره پپتیدی به نامهای زنجیره A و زنجیره B است که از طریق دو پیوند دیسولفیدی به یکدیگر متصل میشوند. این ساختار به انسولین اجازه میدهد تا به گیرندههای خاص خود در سطح سلولها متصل شده و فرآیند جذب گلوکز را آسان کند.
در گذشته، هورمون انسولین مورد استفاده در درمان دیابت از لوزالمعده حیوانات مانند گاو یا خوک استخراج میشد. اما با پیشرفتهای علمی، امروزه انسولینهای مهندسی ژنتیک تولید میشوند. در این روش، ژن مسئول تولید انسولین انسانی به داخل باکتریهای اشریشیا کلی (E. coli) یا مخمر وارد میشود. این میکروارگانیسمها پس از تولید انسولین، آن را استخراج و تصفیه میکنند تا به صورت دارویی قابل استفاده باشد.
انسولینهای تجاری موجود در بازار ممکن است شامل ترکیباتی مانند گلیسرین، متاکرئزول، فنول، روی، فسفات سدیم و آب باشند که به عنوان حاملها و پایدارکنندهها عمل کرده و به حفظ پایداری و اثربخشی دارو برای کاهش علائم دیابت کمک میکنند.
کاربرد انسولین چیست؟
انسولین نه تنها در سوخت و ساز قند نقش دارد، بلکه بر متابولیسم چربی و پروتئینها نیز تاثیر میگذارد؛ به طور مثال، انسولین موجب ذخیره چربیها و سنتز پروتئینها و به تبع چاقی شکم میشود و از تجزیه بیش از حد بافتها جلوگیری میکند. در بدن سالم، انسولین به صورت خودکار در پاسخ به افزایش قند خون پس از وعدههای غذایی ترشح میشود. در افراد مبتلا به دیابت، این فرآیند طبیعی مختل میشود: یا بدن انسولین کافی تولید نمیکند (دیابت نوع ۱) یا سلولها نسبت به اثر هورمون انسولین مقاوم میشوند (دیابت نوع ۲). در چنین مواردی، تزریق انسولین یا درمانهای دارویی مشابه، به تنظیم قند خون و جلوگیری از عوارض دیابت کمک میکند.
انسولین چگونه عمل میکند؟
در یک بدن طبیعی، پس از مصرف غذا، به ویژه کربوهیدراتها، سطح گلوکز خون افزایش پیدا میکند. در این زمان، پانکراس انسولین ترشح میکند تا گلوکز را از جریان خون به داخل سلولها منتقل کند، جایی که به عنوان منبع انرژی یا ذخیرهسازی در کبد و ماهیچهها استفاده میشود. این فرآیند به حفظ سطح قند خون در محدوده طبیعی کمک میکند.
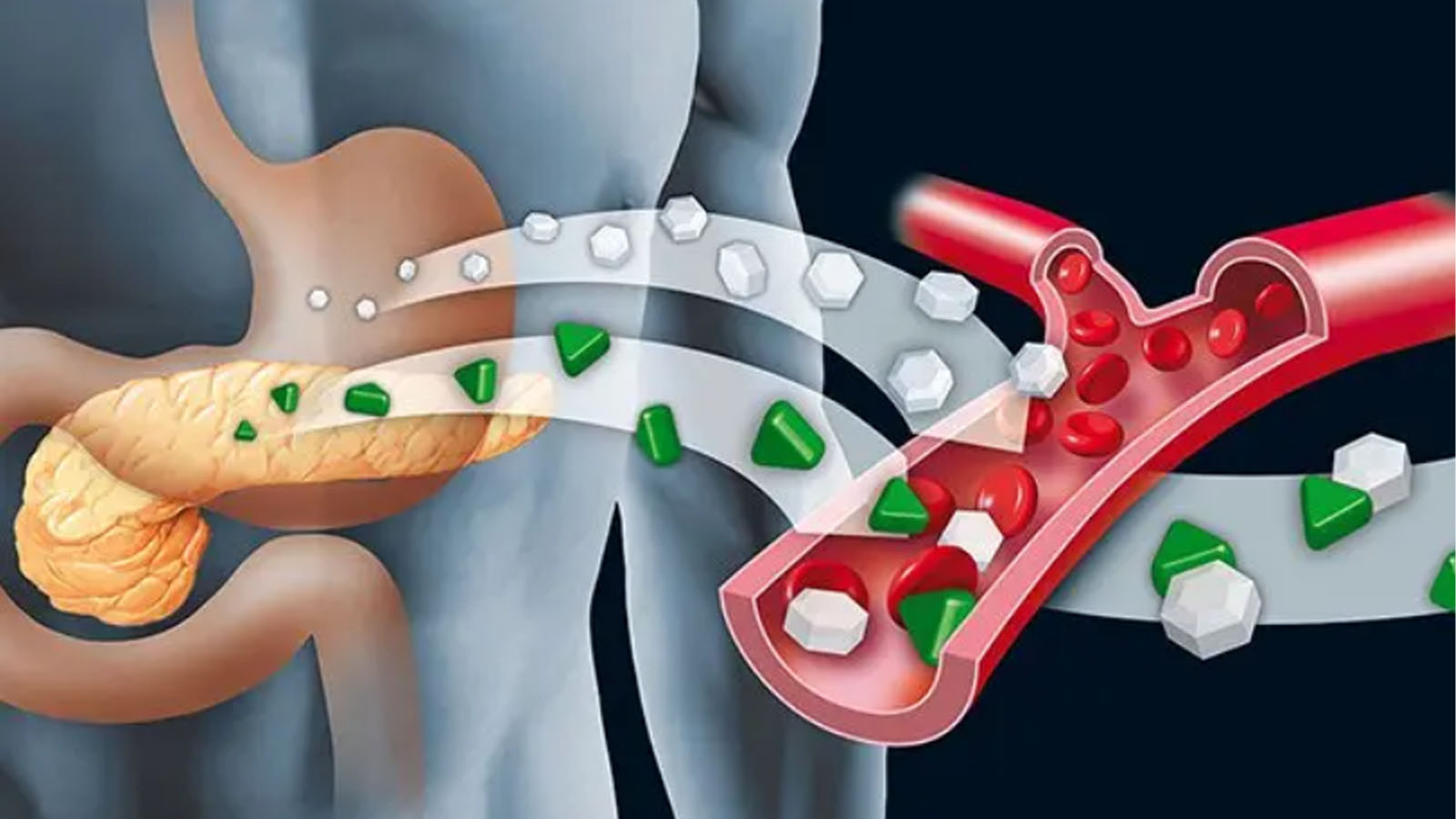
در افراد مبتلا به دیابت، این مکانیسم مختل میشود. در دیابت نوع ۱، بدن قادر به تولید انسولین نیست، در حالی که در دیابت نوع ۲، سلولها به انسولین مقاوم میشوند یا پانکراس قادر به تولید کافی آن نیست. در این شرایط، درمان با انسولین یا داروهای کمکی برای کنترل سطح قند خون ضروری میشود.
انسولین با اتصال به گیرندههای خاص خود در سطح سلولها، مسیرهای سیگنالدهی را فعال میکند که منجر به ورود گلوکز به داخل سلول میشود. این فرآیند به ویژه در سلولهای عضلانی، چربی و کبد اهمیت دارد. بدون عملکرد صحیح انسولین، گلوکز در خون تجمع یافته و میتواند منجر به مشکلات جدی مانند دیابت بارداری شود.
انواع انسولین
انسولینها به طور کلی بر اساس زمان شروع اثر، اوج اثر و مدت زمان اثرگذاری به پنج دسته اصلی تقسیم میشوند. در اینجا، انواع مختلف انسولین و مثالهایی از هر کدام آورده شده است:
جدول انواع انسولین
مشخصات و ویژگیهای هر یک از انواع انسولینها را میتوانید به طور کامل در جدول زیر مشاهده کنید:
| نوع انسولین | زمان شروع اثر | اوج اثر | مدت زمان اثر | مثالها | کاربرد |
| سریعالاثر (Rapid-Acting) | ۱۵ دقیقه > | ۳۰ تا ۹۰ دقیقه | ۳ تا ۵ ساعت | انسولین لیسپرو (Humalog®)، انسولین آسپارت (NovoLog®)، انسولین گلوگولیزین (Apidra®)، انسولین استنشاقی (Afrezza®) | کنترل قند خون نزدیک وعدههای غذایی و اصلاح قند خون بالا |
| کوتاهاثر (Short-Acting) | ۳۰ الی ۶۰ دقیقه | ۲ تا ۴ ساعت | ۵ تا ۸ ساعت | انسولین رگولار (Humulin R®, Novolin R®) | کنترل قند خون نزدیک وعدههای غذایی و اصلاح قند خون بالا |
| میاناثر (Intermediate-Acting) | ۱ الی ۲ ساعت | ۴ تا ۱۲ ساعت | ۱۲ تا ۱۸ ساعت | انسولین NPH (Humulin N®, Novolin N®) | کنترل قند خون شبانه و بین وعدهها |
| طولانیاثر (Long-Acting) | ۳ الی ۴ ساعت | بدون اوج مشخص | ۲۴ ساعت > | انسولین گلارژین (Lantus®, Basaglar®)، انسولین دتمیر (Levemir®)، انسولین دگلودک (Tresiba®) | کنترل قند خون ۲۴ ساعته و بهعنوان انسولین پایه |
| ترکیبی (Premixed Insulin) | ترکیبی از انواع | ترکیبی از انواع | ترکیبی از انواع | ترکیبی از انسولینهای سریعالاثر و میاناثر | راحتی در تزریق و کنترل قند خون در طول روز |
نحوه تزریق انسولین
تزریق انسولین یک بخش اساسی از درمان دیابت محسوب میشود که نیازمند دقت و رعایت اصول بهداشتی است. قبل از تزریق، قلم انسولین باید به درستی آماده شود. برای انسولینهای مخلوط، قلم به آرامی چرخانده میشود تا محلول یکنواخت گردد و سپس چند واحد انسولین خارج میشود تا عملکرد صحیح قلم تایید شود.
انتخاب محل مناسب برای تزریق اهمیت بالایی دارد. نواحی شکم، رانها، بازوها و باسن از مکانهای متداول هستند و رعایت فاصله حداقل دو سانتیمتر از ناف در تزریق شکم توصیه میشود. تغییر محل تزریق در هر بار تزریق، به جلوگیری از مشکلات پوستی مانند لیپوهیپرتروفی کمک میکند.
فرایند تزریق باید به صورت عمودی انجام شود و پس از فشار دادن دکمه قلم، انسولین باید برای مدت ۶ تا ۱۰ ثانیه در محل نگه داشته شود تا جذب کامل انجام گیرد. بعد از خارج کردن سوزن، باید در ظرف مخصوص زبالههای تیز قرار گیرد و هرگز دوباره استفاده نشود. رعایت بهداشت دستها قبل از تزریق و آماده بودن وعده غذایی در زمان تزریق انسولین سریعالاثر، از نکات مهمی هستند که به پیشگیری از عفونت و افت قند خون کمک میکنند.
عوارض انسولین چیست؟
انسولین، به عنوان درمان اصلی دیابت، ممکن است با عوارضی همراه باشد که در صورت عدم مدیریت صحیح، میتواند سلامت بیمار را تحت تاثیر قرار دهد. مهمترین عارضه مرتبط با انسولین، افت قند خون (هیپوگلیسمی) است که در صورت مصرف بیش از حد انسولین یا عدم هماهنگی با وعدههای غذایی و فعالیت بدنی، رخ میدهد. علائم هیپوگلیسمی شامل لرزش، تعریق، گیجی، تپش قلب و در موارد شدید، غش یا تشنج است.
عوارض دیگر انسولین عبارتند از:
- واکنشهای آلرژیک موضعی: قرمزی، تورم یا خارش در محل تزریق.
- واکنشهای آلرژیک عمومی: ممکن است شامل کهیر، تنگی نفس یا تورم صورت، لبها، زبان یا گلو باشد.
- افزایش وزن: ممکن است به دلیل بهبود جذب گلوکز در سلولها و افزایش ذخیره انرژی باشد.
- کاهش سطح پتاسیم خون (هیپوکالمی): میتواند منجر به ضعف عضلانی، ضربان قلب نامنظم یا خستگی غیرمعمول شود.
- تغییرات در پوست محل تزریق: مانند ضخیم شدن یا فرورفتگی پوست، که به ویژه در صورت استفاده مکرر از یک محل تزریق رخ میدهد.
در صورت بروز هر یک از این علائم، ضروری است که با پزشک معالج مشورت شود تا اقدامات لازم برای مدیریت و پیشگیری از عوارض جدیتر انجام شود.
آیا مصرف انسولین در بارداری بلامانع است؟
مصرف انسولین در دوران بارداری بلامانع بوده و در بسیاری از موارد، تنها گزینه درمانی ایمن برای کنترل قند خون مادر و حفظ سلامت جنین محسوب میشود. انسولین به دلیل اینکه یک هورمون طبیعی است، از جفت عبور نمیکند و بنابراین بر جنین تاثیر منفی نمیگذارد.
در دوران بارداری، به خصوص در سهماهه دوم و سوم، نیاز به انسولین ممکن است افزایش پیدا کند. این افزایش به دلیل تغییرات هورمونی و متابولیکی است که در بدن مادر رخ میدهد. بنابراین، ممکن است نیاز به تنظیم دوز انسولین در طول بارداری وجود داشته باشد.
در صورت ابتلا به دیابت نوع ۲ قبل از بارداری، ممکن است پزشک تصمیم به جایگزینی داروهای خوراکی با انسولین بگیرد؛ به این دلیل که برخی از داروهای خوراکی ممکن است در دوران بارداری ایمن نباشند. در این موارد، استفاده از انسولین تحت نظارت دقیق پزشک توصیه میشود.
بهترین انسولین ایرانی چیست؟
در ایران، چندین برند داخلی انسولین تولید میشود که از نظر کیفیت و دسترسی برای بیماران دیابتی شناخته شدهاند. باسالین (Basalin)، تولید شرکت پویا دارو، یکی از برندهای معتبر ایرانی به حساب میآید که در سال ۲۰۲۰ به بازار عرضه شد. این انسولین در چین نیز مورد استفاده قرار گرفته و در سال ۲۰۱۷ در بازار انسولین گلارژین چین رتبه دوم را کسب کرده بود.
از طرفی دیگر، لانسولین (Lansulin)، تولید شرکت اکسیر، نیز یکی دیگر از انسولینهای ایرانی تلقی میشود که در دسترس بیماران قرار دارد. در سال ۲۰۲۳، خط تولید نسل جدید انسولین در استان البرز ایران راهاندازی شد که به تولید انسولین ترکیبی سریعالاثر و طولانیاثر برای بیماران دیابتی اختصاص دارد. در مجموع، برندهای باسالین و لانسولین از جمله انسولینهای ایرانی معتبر هستند که در بازار دارویی کشور موجود هستند. هر چند، سایر برندها نیز مانند انسولین نوومیکس، انسولین لومیر و سایر موارد نیز به وفور در داروخانهها برای خرید موجود هستند.
آیا انسولین خوراکی وجود دارد؟
در حال حاضر، انسولین خوراکی به صورت تجاری در دسترس نیست. یکی از چالشهای اصلی در توسعه انسولین خوراکی، تخریب آن در دستگاه گوارش است که باعث میشود جذب موثر آن به جریان خون دشوار باشد. با این حال، تحقیقات گستردهای در حال انجام است تا این مشکل برطرف شود.
ORMD-0801، محصول شرکت Oramed Pharmaceuticals، یکی از پیشرفتهترین فرمولاسیونهای انسولین خوراکی است که در مراحل بالینی قرار دارد. این دارو در مطالعات پیشین نشان داده که میتواند به طور موثری قند خون را در بیماران مبتلا به دیابت نوع ۲ کاهش دهد. در مطالعهای در سال ۲۰۲۱، ORMD-0801 در مقایسه با دارونما، کاهش معنیداری در سطح HbA1c نشان داد.
در سال ۲۰۲۵، شرکت Endo Axiom اعلام کرد که در حال آمادهسازی برای شروع آزمایشهای بالینی فاز ۱ برای یک فرمولاسیون جدید انسولین خوراکی است که از نانوذرات برای محافظت از انسولین در برابر تخریب گوارشی استفاده میکند. این فرمولاسیون امیدوار است که بتواند به عنوان یک گزینه درمانی جدید برای بیماران دیابتی معرفی شود. به طور کلی، اگر چه انسولین خوراکی در حال حاضر در دسترس نیست، پیشرفتهای علمی در حال انجام بوده و ممکن است در آینده نزدیک شاهد معرفی این نوع دارو باشیم.
هورمون انسولین؛ همراه همیشگی سلامت دیابتیها
هورمون انسولین یکی از مهمترین درمانها برای کنترل دیابت شناخته میشود و نقش حیاتی در مدیریت قند خون و پیشگیری از عوارض ناشی از بیماری دارد. با شناخت دقیق انواع انسولین، نحوه عملکرد، روشهای تزریق و عوارض احتمالی، بیماران میتوانند با آگاهی کامل و تحت نظارت پزشک، سلامت خود را به بهترین شکل حفظ کنند.
مصرف صحیح انسولین، رعایت زمانبندی تزریق و پایش مداوم قند خون، به ویژه در دوران بارداری یا همراه با داروهای دیگر، از اهمیت ویژهای برخوردار است. با توجه به پیشرفتهای علمی، از جمله توسعه انسولینهای خوراکی و تولید انواع با کیفیت داخلی مانند لانسولین، بیماران دیابتی در ایران نیز دسترسی مناسبی به درمانهای استاندارد و مطمئن دارند. انسولین نیازمند مدیریت دقیق است، اما همراه همیشگی سلامت افراد مبتلا به دیابت محسوب میشود و میتواند زندگی عادی و فعالی را برای آنها ممکن سازد.
منبع: clevelandclinic – webmd – rxlist