دیابت یکی از شایعترین بیماریهای متابولیک در جهان به شمار میرود که در نتیجه اختلال در تولید یا عملکرد انسولین به وجود میآید. این بیماری باعث افزایش غیرطبیعی سطح قند (گلوکز) در خون میشود و در صورت عدم کنترل، میتواند بر سیستمهای مختلف بدن از جمله قلب، کلیه، چشم و اعصاب تاثیر بگذارد. طبق گزارش سازمان جهانی بهداشت (WHO)، تعداد مبتلایان به دیابت در حال افزایش است و پیشبینی میشود تا سال ۲۰۳۰ این بیماری یکی از پنج علت اصلی مرگومیر در جهان باشد. شناخت انواع دیابت، علائم هشداردهنده و روشهای درمان آن، قدمی اساسی در پیشگیری و کنترل این بیماری محسوب میشود. در این مقاله، با انواع مختلف دیابت، از جمله نوع ۱، نوع ۲، دیابت بارداری و انواع کمتر شایعتر آن آشنا خواهیم شد. همچنین، علائم اولیه، عوارض احتمالی و جدیدترین روشهای درمانی دارویی و غیردارویی را بررسی میکنیم تا دیدی جامع از این بیماری پیچیده اما قابل مدیریت به دست آوریم.
دیابت چیست؟
دیابت یا بیماری قند خون یک اختلال مزمن در سوختوساز بدن به شمار میرود که در آن توانایی بدن برای تنظیم سطح گلوکز (قند) خون دچار مشکل میشود. گلوکز منبع اصلی انرژی سلولهای بدن است و برای ورود آن به سلولها، هورمونی به نام انسولین که توسط لوزالمعده ترشح میشود، نقش کلیدی دارد. وقتی بدن به اندازه کافی انسولین تولید نمیکند یا سلولها نسبت به اثر آن مقاوم میشوند، گلوکز در خون باقی میماند و به جای مصرف در سلولها، سطح قند خون را افزایش میدهد.
در حالت طبیعی، پس از خوردن غذا، قند موجود در آن به گلوکز تبدیل میشود و انسولین به سلولها فرمان میدهد تا این گلوکز را برای تولید انرژی جذب کنند. اما در افراد مبتلا به دیابت، این فرایند مختل میشود و نتیجه آن افزایش مزمن قند خون است؛ وضعیتی که اگر درمان نشود، میتواند به بیماریهای قلبی، نارسایی کلیوی، آسیبهای عصبی، مشکلات بینایی و حتی قطع عضو منجر شود. یکی از علل تاری دید به همین بیماری مربوط است.
دیابت نه تنها یک بیماری متابولیک است، بلکه نوعی اختلال سیستمیک محسوب میشود که بر تمامی عملکردهای حیاتی بدن تاثیر میگذارد. اهمیت کنترل دقیق آن در این است که، برخلاف بسیاری از بیماریهای مزمن دیگر، مدیریت صحیح دیابت میتواند از بروز عوارض جدی جلوگیری کند و کیفیت زندگی فرد را به طور چشمگیری بهبود بخشد.

انواع دیابت
دیابت که به طور تخصصی «Diabetes mellitus» نامیده میشود، به اختلالی در متابولیسم گلوکز مربوط میشود که ناشی از تولید ناکافی انسولین یا کاهش حساسیت بدن نسبت به آن است. این بیماری انواع مختلفی دارد که در بخش زیر، به مهمترین آنها اشاره میشود. برای هر یک از این موارد میتوان انواع انسولین متنوعی را پیشنهاد کرد:
دیابت نوع یک
در این نوع، سیستم ایمنی بدن به سلولهای بتای پانکراس حمله میکند و تولید انسولین به طور کامل یا تقریبا کامل متوقف میشود. این وضعیت غالبا در کودکان یا جوانان تشخیص داده میشود، اگر چه بزرگسالان نیز ممکن است به آن مبتلا شوند.
پیشدیابت (پرهدیابت)
این مرحله، وضعیتی است که سطح قند خون از حالت طبیعی بالاتر است اما هنوز به معیارهای تشخیص دیابت نوع ۲ نرسیده است. اگر اقداماتی مانند اصلاح سبک زندگی صورت نگیرد، امکان پیشرفت به دیابت نوع ۲ وجود دارد.
دیابت نوع ۲
شایعترین شکل دیابت محسوب میشود که در آن بدن، یا انسولین کافی تولید نمیکند یا سلولها نسبت به آن مقاوم میشوند. این نوع معمولا بزرگسالان را تحت تاثیر قرار میدهد ولی امروزه در جوانان نیز دیده میشود.
دیابت بارداری (Gestational Diabetes)
در دوره حاملگی برخی زنان دچار افزایش قند خون میشوند که برای نخستین بار در بارداری تشخیص داده میشود. علائم دیابت بارداری معمولا پس از زایمان رفع میشود، اما احتمال تبدیل آن به دیابت نوع ۲ در آینده افزایش پیدا میکند.
انواع کمتر شایع
علاوه بر انواع چهارگانه اصلی، دیابت میتواند در قالبهای زیر نیز دیده شود:
- دیابت نوع ۳c: ناشی از آسیب به پانکراس (مثلا پس از پانکراتیت یا برداشتن پانکراس)
- دیابت خودایمنی مخفی بزرگسالان (LADA): نوعی ترکیبی از ویژگیهای دیابت نوع ۱ و ۲ که به تدریج بروز میکند.
- دیابت جوانان تکژنی (MODY): ناشی از جهش ژنتیکی منفرد و ارثی که تاثیر بر تولید یا عملکرد انسولین دارد.
با شناخت دقیق این انواع، میتوان در مسیر تشخیص به موقع، کنترل مناسب و پیشگیری از عوارض دیابت گام موثری برداشت.
دیابت نوع یک خطرناک است یا نوع دو
هر دو نوع دیابت یعنی دیابت نوع ۱ و دیابت نوع ۲ شرایطی جدی و نیازمند مدیریت دقیق هستند، اما از جنبه ورود به بحرانهای حاد و بروز طولانیمدت عوارض، تفاوتهایی دارند.
در دیابت نوع ۱، بدن تقریبا به کلی قادر به تولید انسولین نیست؛ این اتفاق اغلب به صورت ناگهانی رخ میدهد و نیاز به درمان مادامالعمر با انسولین دارد. این شکل از دیابت به همین دلیل از جنبه احتمال بروز عوارض حاد مانند کتواسیدوز دیابتی (DKA) در کوتاهمدت، ممکن است پرخطر جلوه کند. در مقابل، دیابت نوع ۲ غالبا به صورت تدریجی شناسایی میشود و بدن یا انسولین کافی تولید نمیکند یا به آن مقاومت نشان میدهد؛ اما علائم اولیه ممکن است بسیار خفیف باشند یا دیر آشکار شوند.
این تاخیر در تشخیص و مدیریت میتواند باعث شود عوارض طولانیمدت مانند بیماری قلبی، بیماری کلیوی، نوروپاتی و اختلالات عروقی به تدریج پیش بیایند. بنابراین، اگر بخواهیم به طور مختصر نتیجه بگیریم، در کوتاهمدت، دیابت نوع ۱ ممکن است به دلیل کمبود انسولین و خطر قریبالوقوع عوارض فوری (مثل DKA) خطرناکتر به نظر برسد. اما در بلندمدت، دیابت نوع ۲ نیز به دلیل فراوانی بیشتر، دیر تشخیص داده شدن و عوارض مزمن میتواند به همان اندازه یا حتی بیشتر تهدیدآمیز باشد. همچنین، این نکته مهم است که شدت خطر نه فقط بر اساس نوع دیابت، بلکه بر اساس کنترل قند خون، سبک زندگی، دسترسی به درمان و پایبندی به مراقبتها تعیین میشود.
علائم قند خون یا دیابت چیست؟
در بسیاری از موارد، افراد مبتلا به دیابت (Diabetes mellitus) ممکن است در مراحل ابتدایی علائم آشکار نداشته باشند یا علائمشان بسیار ملایم باشد؛ اما شناخت دقیق نشانهها میتواند زمینهساز تشخیص زودهنگام و درمان به موقع شود. طبق منابع معتبر، مهمترین علائم قابلتوجه عبارتند از:
- افزایش شدید تشنگی
- تکرر ادرار
- خستگی مفرط
- دید تاری
- کاهش وزن بیدلیل
در حقیقت، زمانی که سطح قند خون بالا میرود، کلیهها تلاش میکنند این قند اضافی را از طریق ادرار حذف کنند؛ نتیجه این فرآیند، افزایش دفعات و حجم ادرار است. در کنار آن، از آنجا که مایعات از بدن از دست میروند، احساس تشنگی شدید یا مکرر نیز شایع میشود. علاوه بر این، خستگی و بیحالی ممکن است ناشی از آن باشد که سلولهای بدن به دلیل عدم عملکرد مناسب انسولین، نمیتوانند گلوکز را به انرژی تبدیل کنند؛ بنابراین فرد احساس ضعف، خوابآلودگی یا بیحالی میکند.
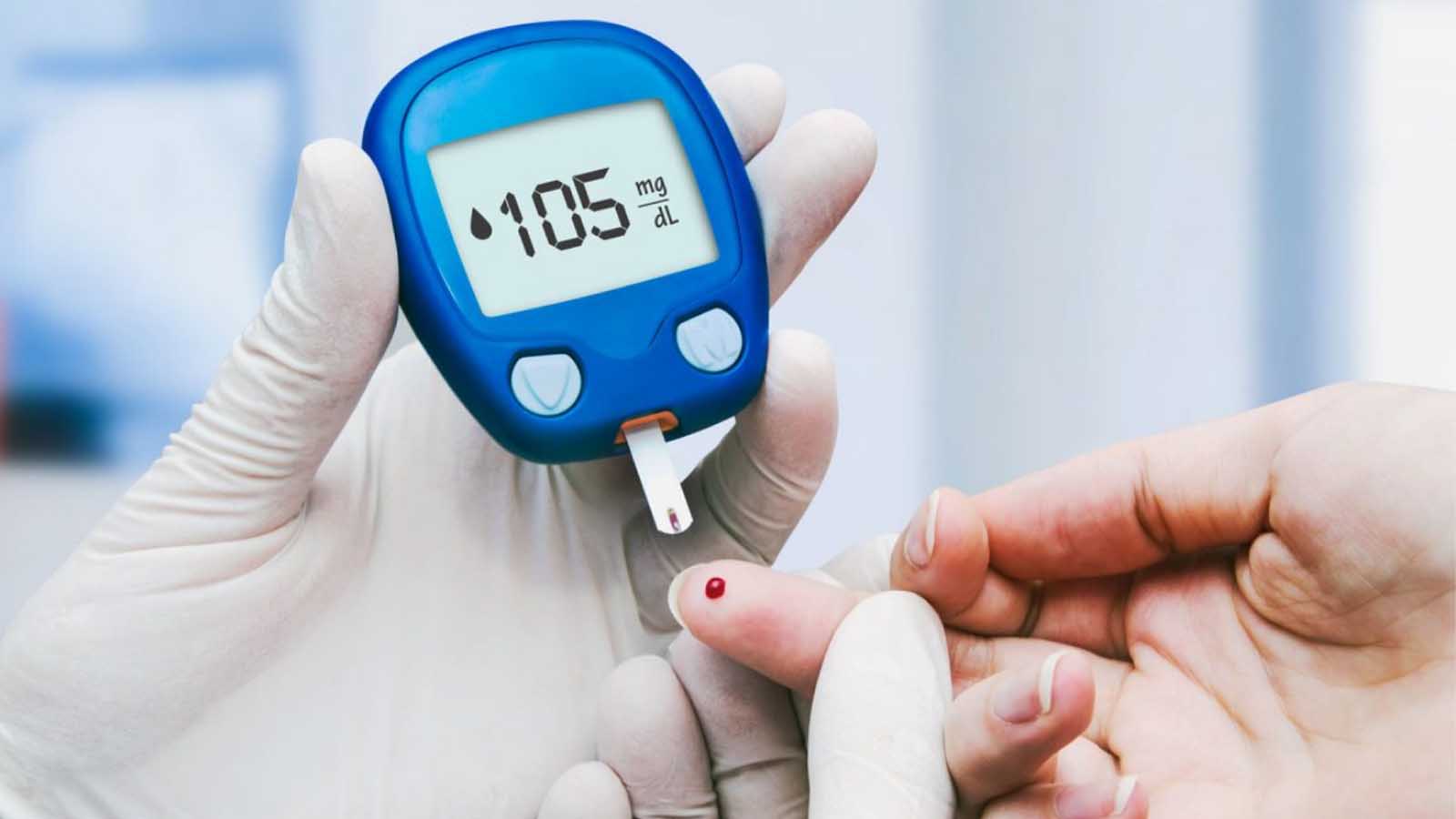
دید تار یا کاهش وزن بیدلیل نیز میتواند نشانه اختلال در سوختوساز گلوکز باشد؛ کاهش وزن معمولا زمانی رخ میدهد که بدن برای تامین انرژی، مجبور به تجزیه چربی و بافتهای دیگر شود. علاوه بر این موارد، علائم دیگری مانند احساس سوزنسوزن شدن یا بیحسی در دستوپا، زخمهایی که دیر یا به راحتی بهبود پیدا نمیکنند، و بروز مکرر عفونتها نیز میتوانند با دیابت مرتبط باشند.
در نتیجه، هر گاه فردی متوجه هر یک از این علائم شد، به ویزه تشنگی زیاد، تکرر ادرار، کاهش وزن غیرمنتظره یا احساس خستگی مداوم – باید با پزشک یا متخصص غدد مشورت کند تا بررسیهای لازم انجام شود.
منظور از دیابت خاموش و علائم آن چیست؟
گاهی اوقات، دیابت (به ویژه نوع ۲) به آرامی رشد میکند و فرد ممکن است سالها از ابتلای خود آگاه نباشد. این وضعیت که گاهی «دیابت خاموش» یا Undiagnosed Diabetes نامیده میشود، زمانی رخ میدهد که سطح قند خون بالاتر از حد طبیعی باشد اما علائم قابل توجه یا شدید ظاهر نشدهاند. در این حالت، آسیب به رگها، اعصاب، کلیهها یا چشمها ممکن است به طور مخفیانه یا تدریجی رخ دهد.
در مرحله خاموش دیابت، ممکن است مقاومت به انسولین در بدن افزایش یا تولید انسولین کاهش یافته باشد، ولی هنوز کنترل بیماری آغاز نشده یا تشخیص داده نشده است. این وضعیت به ویژه زمانی رخ میدهد که نشانههای کلاسیک دیابت مانند تشنگی شدید، تکرر ادرار یا کاهش وزن ناگهانی دیدگاه بیمار یا پزشک را به خود جلب نکند. بنابراین، «خاموش بودن» بیماری به معنی فقدان خطر نیست، بلکه به معنی خطر نادیده گرفته شدن آن است.
از جمله علائم نسبتا کمتوجه اما مهم دیابت خاموش میتوان به احساس خستگی مداوم، بهبود دیرتر زخمها، تاری دید گاهبهگاه، احساس سوزنسوزن شدن در دست یا پاها، یا تیرهشدن پوست در مناطقی چون گردن یا زیر بغل اشاره کرد. این علائم ممکن است به عنوان موضوعات جزئی تلقی شوند و فرد یا پزشک به آسانی آنها را به شیوه دیگری تفسیر کنند.

درمان دیابت
درمان دیابت مجموعهای از اقدامات ترکیبی را شامل میشود که با هدف کنترل قند خون، پیشگیری از عوارض و بهبود کیفیت زندگی بیمار طراحی شده است. این اقدامات برای هر نوع دیابت – چه نوع ۱ و چه نوع ۲ – به صورت فردی و مطابق با شرایط بیمار تنظیم میشوند.
تغییر سبک زندگی
در گام نخست، تغییر سبک زندگی به عنوان ستون اصلی درمان شناخته میشود. اصلاح رژیم غذایی، افزایش فعالیت بدنی، کاهش وزن (در صورت اضافهوزن) و ترک دخانیات همگی میتوانند به کاهش مقاومت به انسولین، بهبود حساسیت سلولها به آن و کاهش سطح قند خون کمک کنند.
رصد قند خون به طور مرتب
در کنار این موارد، پایش منظم قند خون از طریق دستگاههای اندازهگیری یا سیستمهای مداوم مانیتورینگ به بیمار امکان میدهد اثر درمان را مشاهده کند و در هماهنگی با تیم درمانی خود، برنامه را تنظیم کند.
مصرف داروهای مناسب
در صورتی که تغییرات سبک زندگی به تنهایی کافی نباشند، داروهای خوراکی یا تزریقی وارد درمان میشوند. برای بیماران دیابت نوع ۲، داروهایی با مکانیسمهای متفاوت مانند مهار تولید گلوکز توسط کبد، افزایش حساسیت به انسولین، یا افزایش دفع گلوکز از طریق کلیه کاربرد دارند.
در دیابت نوع ۱ که تولید انسولین متوقف شده، درمان با انسولین مصنوعی – به صورت تزریقی یا از طریق پمپ – اجتنابناپذیر است. در موارد خاص، روشهای پیشرفتهتر مانند جراحی کاهش وزن یا پیوند سلولهای بتا نیز ممکن است در درمان دیابت نوع ۲ یا مدیریت سخت آن به کار رود. با تمام این تفاسیر، درمان دیابت هرگز یک اقدام منفرد نیست؛ بلکه فرآیندی مستمر و نیازمند همکاری مستمر میان بیمار، پزشک، متخصص تغذیه و دیگر اعضای تیم مراقبتی است.
آیا درمان دیابت نوع 1 بدون تزریق انسولین ممکن است؟
در حال حاضر، برای دیابت نوع ۱ که در آن سیستم ایمنی بدن سلولهای تولیدکننده انسولین را نابود کرده، تزریق یا استفاده از انسولین مصنوعی به صورت روزانه الزامی است.
مطالعات نشان دادهاند که حذف کامل انسولین در این وضعیت میتواند منجر به عوارض تهدیدکننده حیات مانند کتواسیدوز دیابتی شود. با اینحال، برخی درمانهای پیشرفته در مراحل آزمایشی یا درمان موردی نشان میدهند که ممکن است در شرایط بسیار خاص، نیاز به انسولین کاهش پیدا کند؛ مثلا پیوند پانکراس یا سلولهای جزایر لانگرهانس در حال تحقیق هستند. اما این روشها هنوز عمومی نشدهاند و همچنان ریسکها و شرایط خاص خود را دارند. بنابراین، تا زمانی که درمان قطعیای منتشر نشده، میتوان گفت مدیریت بدون انسولین برای دیابت نوع ۱ به عنوان گزینه استاندارد محسوب نمیشود. رعایت دقیق درمان با انسولین، پایش مداوم قند خون، همراه با سبک زندگی سالم، بهترین مسیر برای کنترل این بیماری است.
آگاهی بیشتر درباره عوارض دیابت، زندگی بهتر
دیابت همانطور که در این مقاله به طور کامل به جوانب آن پرداخته شد، یک بیماری مزمن است که اگر به درستی مدیریت نشود، میتواند به طیف گستردهای از عوارض کوتاهمدت و بلندمدت منجر شود. شناخت این عوارض و اقدامات پیشگیرانه، نقش مهمی در بهبود کیفیت زندگی بیماران دارد. در کوتاهمدت، افزایش ناگهانی قند خون ممکن است باعث خستگی، تاری دید، تکرر ادرار و افزایش تشنگی شود. اگر این علائم نادیده گرفته شوند، زمینهساز مشکلات جدیتر میشوند. در بلندمدت، دیابت کنترل نشده میتواند به آسیبهای زیر منجر شود:
- آسیب عروقی
- مشکلات قلبی
- بیماریهای کلیوی
- اختلالات عصبی
- مشکلات بینایی
همچنین، ریسک ابتلا به عفونتها و دیر بهبود یافتن زخمها نیز در افراد مبتلا بیشتر است.

آگاهی بیماران از این عوارض، اهمیت پایش منظم قند خون و مراجعات دورهای به پزشک را دوچندان میکند. استفاده از دستگاههای مانیتورینگ قند خون، پایبندی به رژیم غذایی مناسب، فعالیت بدنی منظم و رعایت دقیق برنامه درمانی، به کاهش نوسانات قند خون و جلوگیری از پیشرفت عوارض کمک میکند. همچنین، آموزشهای مداوم در زمینه مدیریت این اختلال و تغییرات سبک زندگی، به بیماران امکان میدهد تصمیمات آگاهانهتری در زمینه سلامتی خود اتخاذ کنند.
با مدیریت صحیح این بیماری، افراد میتوانند زندگی فعال، سالم و با کیفیتی داشته باشند. کنترل بیماری، نه تنها عوارض جدی را کاهش میدهد بلکه اعتماد به نفس و استقلال فرد را نیز افزایش میدهد. به همین دلیل، افزایش آگاهی و پایبندی به برنامههای درمانی، یکی از موثرترین راهها برای زندگی بهتر با این اختلال است. مراقبت مستمر، همراهی با تیم درمانی و رعایت سبک زندگی سالم، کلید حفظ سلامت بلندمدت و پیشگیری از عوارض جدی است.
منبع: Cleveland Clinic – Healthline – Mayo Clinic