در دنیای پیچیده و شگفتانگیز فیزیولوژی بدن انسان، سیستم ایمنی به عنوان یک نیروی دفاعی هوشمند و چندلایه عمل میکند که وظیفه اصلی آن شناسایی و خنثیسازی تهدیدات خارجی مانند باکتریها، ویروسها و انگلها است. با این حال، در برخی افراد، این سیستم دفاعی دچار نوعی خطای محاسباتی یا بیشفعالی میشود و به موادی کاملاً بیخطر که در محیط پیرامون ما وجود دارند، واکنش نشان میدهد. به این پدیده “واکنش ازدیاد حساسیت (Hypersensitivity) یا همان واکنش آلرژیک (Allergic Reaction) گفته میشود.
واکنش آلرژیک چیست؟
واکنش آلرژیک، در حقیقت، یک پاسخ ایمنی اکتسابی است. این بدان معناست که بدن در اولین برخورد با ماده حساسیتزا (آلرژن)، معمولاً واکنشی نشان نمیدهد. در این مرحله که “حساسسازی” نامیده میشود، سیستم ایمنی آلرژن را شناسایی کرده و پادتنهای اختصاصی از نوع ایمونوگلوبولین E یا IgE تولید میکند. این پادتنها مانند گیرندههایی روی سطح سلولهای خاصی به نام “ماستسل” (Mast Cells) و “بازوفیل” (Basophils) قرار میگیرند و منتظر میمانند. در برخورد بعدی با همان آلرژن، ماده حساسیتزا به این پادتنهای IgE متصل میشود و این اتصال مانند کشیدن ماشه یک اسلحه عمل میکند. ماستسلها سیلی از مواد شیمیایی التهابی، از جمله هیستامین، لکوترینها و سیتوکینها را به جریان خون و بافتهای اطراف آزاد میکنند.
واکنش آلرژیک اغلب به چهار تیپ اصلی تقسیم میگردد. در حالی که بیشتر آلرژیهای رایج (مانند تب یونجه یا حساسیت غذایی) در دسته تیپ I (فوری) قرار میگیرند، واکنشهای دیگری مرتبط با آلرژی نیز وجود دارند که مکانیسمهای متفاوتی دارند.
| تیپ واکنش | مکانیسم ایمنی | زمان شروع علائم | مثالهای بالینی |
| تیپ I (فوری) | واسطه IgE، دگرانولاسیون ماستسلها | چند دقیقه تا چند ساعت | آنافیلاکسی، آسم آلرژیک، کهیر، حساسیت غذایی |
| تیپ II (سیتوتوکسیک) | واسطه IgG یا IgM، تخریب سلولی | ساعتها تا روزها | واکنشهای ناشی از انتقال خون، کمخونی همولیتیک |
| تیپ III (کمپلکس ایمنی) | رسوب کمپلکسهای آنتیژن-آنتیبادی | ساعتها تا هفتهها | بیماری سرم، لوپوس، برخی واکنشهای دارویی |
| تیپ IV (تاخیری) | واسطه سلولهای T (نه آنتیبادی) | ۲۴ تا ۷۲ ساعت (یا بیشتر) | درماتیت تماسی (پیچک سمی)، پس زدن پیوند، واکنش به فیلرها |
علائم واکنش آلرژیک
این علائم به شدت به مسیر ورود آلرژن (استنشاق، بلع، تزریق یا تماس پوستی) و میزان حساسیت فرد بستگی دارد. هیستامین و سایر واسطههای شیمیایی که آزاد میشوند، بر گیرنده های موجود در سیستمهای مختلف بدن اثر میگذارند.
- علائم عمومی و سیستمیک: اغلب اولین نشانههای یک واکنش سیستمیک، احساس گرگرفتگی، خارش کف دست و پا، و احساس اضطراب یا “حس قریبالوقوع بودن یک فاجعه” است. در موارد شدیدتر، این علائم به سرعت به سمت افت فشار خون ، سرگیجه و از دست دادن هوشیاری پیش میروند.
- علائم تنفسی: سیستم تنفسی یکی از اهداف اصلی واکنشهای آلرژیک است. علائم شامل احتقان بینی، آبریزش بینی (رینوره)، عطسههای مکرر، خارش گلو و سقف دهان، سرفه خشک، خسخس سینه و تنگی نفس است. تورم حنجره یکی از خطرناکترین عوارض است که میتواند راه هوایی را کاملاً مسدود کند.
- علائم گوارشی: بسیاری از افراد تصور میکنند آلرژی غذایی تنها باعث خارش دهان میشود، اما دستگاه گوارش نیز به شدت درگیر میشود. تهوع، استفراغ جهنده، دردهای کرامپی شکم و اسهال ناگهانی از نشانههای تلاش بدن برای دفع سریع ماده آلرژن هستند.
نکته مهم در مورد واکنشهای دو مرحلهای: یکی از جنبههای کمتر شناخته شده اما حیاتی در علائم واکنش آلرژیک، پدیدهای به نام واکنش دو مرحلهای است. در این حالت، علائم اولیه فروکش میکنند، اما پس از گذشت ۱ تا ۴ ساعت (و گاهی بیشتر)، موج دوم علائم بدون تماس مجدد با آلرژن بازمیگردد. این موج دوم میتواند شدیدتر از موج اول باشد، به همین دلیل نظارت پزشکی حتی پس از بهبود اولیه ضروری است.
انواع واکنش آلرژیک
دنیای آلرژیها بسیار گستردهتر از حساسیت فصلی به گرده گلهاست. انواع واکنش آلرژیک را میتوان بر اساس عامل محرک دستهبندی کرد. هر کدام از این انواع، مکانیسمها و الگوهای درمانی خاص خود را دارند.
واکنش آلرژیک پوستی
پوست به عنوان بزرگترین ارگان سیستم ایمنی، خط مقدم دفاع بدن است و اغلب اولین جایی است که واکنش های آلرژیک را بروز میدهد. واکنش آلرژیک پوستی میتواند به اشکال مختلفی ظاهر شود که هر کدام نشاندهنده مسیر ایمونولوژیک متفاوتی است.
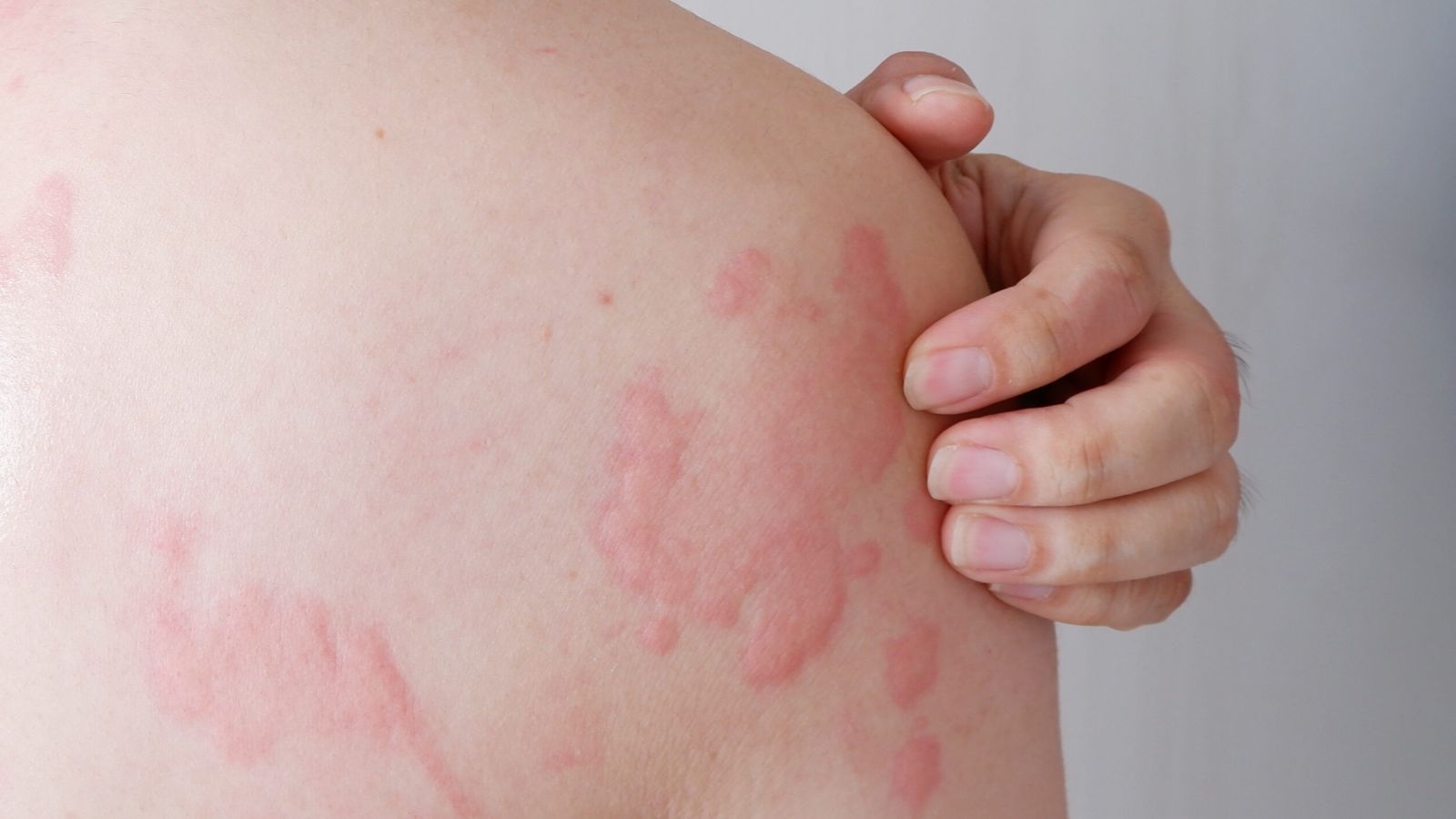
- کهیر: ضایعات قرمز، برجسته و به شدت خارشدار که معمولاً ناشی از واکنش تیپ I (فوری) هستند. کهیرها میتوانند در هر جای بدن ظاهر شوند و معمولاً با فشار دادن سفید میشوند.
- آنژیوادم: تورم در لایههای عمیقتر پوست، معمولاً در اطراف چشمها، لبها و اندام تناسلی. این حالت اغلب همراه با کهیر رخ میدهد اما میتواند دردناکتر باشد.
- درماتیت تماسی آلرژیک: این یک واکنش تیپ IV (تاخیری) است. به عنوان مثال، واکنش به فلز نیکل در زیورآلات یا لاتکس. در این حالت، قرمزی و خارش معمولاً ۲۴ تا ۴۸ ساعت پس از تماس ظاهر میشود.
برای درمان واکنش آلرژیک پوستی، شناسایی دقیق عامل محرک ضروری است. استفاده از کمپرس سرد، کرمهای کورتیکواستروئید موضعی و آنتیهیستامینهای خوراکی خط اول درمان هستند. در موارد مزمن، پزشکان ممکن است از تستهای پچ برای تشخیص حساسیتهای پوستی استفاده کنند تا دقیقاً مشخص شود کدام ماده شیمیایی در محصولات آرایشی، شویندهها یا لباسها مسئول تحریک پوست است.
واکنش آلرژیک به دارو
داروها که ناجیان سلامت ما هستند، گاهی میتوانند به دشمنانی خطرناک تبدیل شوند. واکنش آلرژیک به دارو زمانی رخ میدهد که سیستم ایمنی بدن یک دارو را به عنوان یک پاتوژن شناسایی میکند. مهم است که بین “عوارض جانبی” (مانند تهوع ناشی از آنتیبیوتیک) و “آلرژی دارویی” (مانند کهیر یا تنگی نفس) تفاوت قائل شویم.
پنیسیلینها و سولفونامیدها از شایعترین داروهای آلرژیزا هستند. علائم میتواند از بثورات پوستی خفیف (راشهای موربیلیفرم) تا سندرمهای شدید پوستی مانند سندرم استیونز-جانسون (SJS) متغیر باشد. یکی از نکات کلیدی در واکنش آلرژیک به دارو، زمانبندی است؛ برخی واکنشها فوری هستند (کمتر از یک ساعت)، در حالی که برخی دیگر ممکن است روزها یا هفتهها پس از شروع درمان ظاهر شوند. اگر پس از مصرف دارو دچار علائمی مانند تب، درد مفاصل یا بثورات پوستی شدید، قطع دارو و مراجعه فوری به پزشک الزامی است.
«آلرژی دارویی یک حساسیت واقعی است که سیستم ایمنی شما را درگیر میکند… یک آلرژی دارویی واقعی میتواند باعث واکنش آلرژیک شدیدی به نام آنافیلاکسی شود. علائم آنافیلاکسی معمولاً بیش از یک قسمت از بدن مانند پوست، دهان، چشمها، ریهها، قلب، روده و مغز را درگیر میکند.»
“A drug allergy is a true allergy that involves your immune system… A true drug allergy can cause a severe allergic reaction called anaphylaxis. Symptoms of anaphylaxis usually involve more than one part of the body such as the skin, mouth, eyes, lungs, heart, gut, and brain.”
حساسیت به بوتاکس
تزریق سم بوتولینوم (بوتاکس) یکی از پرطرفدارترین روشهای زیبایی است. اگرچه این ماده ایمنی بالایی دارد، اما واکنش آلرژیک به بوتاکس پدیدهای نادر اما ممکن است. این واکنش میتواند به خود سم بوتولینوم یا به پروتئینهای حامل (مانند آلبومین انسانی) یا مواد نگهدارنده موجود در محلول تزریقی باشد.

علائم واکنش آلرژیک واقعی به بوتاکس شامل خارش شدید سراسری، کهیرهای گسترده، و در موارد نادر، تنگی نفس و تورم صورت (فراتر از محل تزریق) است. گزارشهای موردی نشان دادهاند که برخی بیماران ممکن است علائم شبهآنفولانزا، خستگی مفرط یا راشهای پوستی را تجربه کنند. نکته قابل توجه این است که مطالعات جدید ارتباطی بین واکسیناسیون COVID-19 و بروز واکنشهای تاخیری در درمانهای زیبایی نشان دادهاند، به طوری که برخی افراد پس از واکسیناسیون دچار تورم در نواحی تزریق شدهاند. بنابراین، توصیه میشود بین تزریق بوتاکس و واکسیناسیون فاصلهای ایمن (مثلاً ۲ تا ۳ هفته) رعایت شود.
حساسیت به فیلر
فیلرهای پوستی، به ویژه آنهایی که بر پایه اسید هیالورونیک هستند، به دلیل سازگاری زیستی بالا محبوبیت دارند. با این حال، واکنش آلرژیک به فیلر میتواند به صورت واکنشهای تاخیری و پیچیده ظاهر شود. برخلاف واکنشهای فوری، این حساسیتها ممکن است هفتهها، ماهها یا حتی سالها پس از تزریق رخ دهند.
این واکنشهای تاخیری اغلب به صورت “گرانولوما” یا ندولهای سفت، قرمز و دردناک در زیر پوست ظاهر میشوند. مکانیسم دقیق آن احتمالاً نوعی واکنش ازدیاد حساسیت تیپ IV است که در آن سلولهای T سیستم ایمنی به ماده فیلر یا بیوفیلم باکتریایی که روی آن تشکیل شده، حمله میکنند. عوامل محرک مانند عفونتهای ویروسی سیستمیک (مثل سرماخوردگی یا آنفولانزا) میتوانند سیستم ایمنی را تحریک کرده و باعث شعلهور شدن ناگهانی تورم در محل فیلر قدیمی شوند. درمان این موارد اغلب نیازمند کورتیکواستروئیدهای خوراکی یا تزریق آنزیم هیالورونیداز برای حل کردن فیلر است.
واکنش آلرژیک به نیش پشه
برای اکثر افراد، نیش پشه تنها یک مزاحمت گذراست. اما در برخی افراد، به ویژه کودکان یا کسانی که سیستم ایمنی حساسی دارند، این گزش ساده منجر به واکنش آلرژیک به نیش پشه میشود که بسیار فراتر از حد انتظار است. این وضعیت که در محافل علمی به نام “سندرم اسکیتر” (Skeeter Syndrome) شناخته میشود، ناشی از حساسیت به پروتئینهای موجود در بزاق پشه است.

در سندرم اسکیتر، ناحیه گزش به سرعت متورم، داغ، قرمز و دردناک میشود. تورم ممکن است به حدی باشد که اندام (مانند دست یا پا) کاملاً باد کند و عملکرد آن مختل شود. برخلاف واکنشهای عفونی که به تدریج و در طول چند روز بدتر میشوند، سندرم اسکیتر معمولاً در عرض چند ساعت پس از گزش به اوج خود میرسد. علائم ممکن است شامل تب خفیف و تاولهای پوستی نیز باشد. اگرچه این واکنش اغلب با عفونت سلولیت اشتباه گرفته میشود، اما پاسخ سریع به آنتیهیستامینها و کورتونها میتواند در تشخیص افتراقی کمککننده باشد. در موارد بسیار نادر، نیش پشه میتواند باعث آنافیلاکسی شود.
واکنش به ماده حاجب
در رادیولوژی تشخیصی، استفاده از مواد حاجب یددار برای بهبود کیفیت تصاویر سیتیاسکن و آنژیوگرافی رایج است. واکنش آلرژیک به ماده حاجب یکی از نگرانیهای جدی پزشکان است. این واکنشها به دو دسته فوری (در عرض یک ساعت) و تاخیری (تا یک هفته بعد) تقسیم میشوند.
علائم فوری میتواند شامل گرگرفتگی، تهوع، خارش و کهیر باشد. در موارد شدیدتر، افت فشار خون و برونکواسپاسم (گرفتگی ریه) رخ میدهد. یک باور غلط رایج این است که افرادی که به غذاهای دریایی و صدف حساسیت دارند، لزوماً به ماده حاجب نیز حساسیت خواهند داشت؛ اما تحقیقات نشان داده است که هیچ ارتباط مستقیمی بین آلرژی به صدف و ماده حاجب وجود ندارد، زیرا مکانیسمهای مولکولی آنها متفاوت است. با این حال، افرادی با سابقه آسم یا واکنشهای قبلی به مواد حاجب در معرض خطر بالاتری هستند.
برای پیشگیری در افراد پرخطر، پروتکلهای پیشدرمانی وجود دارد که شامل تجویز کورتیکواستروئیدها (مانند پردنیزولون) و آنتیهیستامینها (مانند دیفنهیدرامین) از ۱۲ تا ۱۳ ساعت قبل از تزریق ماده حاجب است. واکنشهای تاخیری معمولاً به صورت بثورات پوستی خارشدار ظاهر میشوند و اغلب خودبهخود بهبود مییابند.
واکنش آلرژیک شدید آنافیلاکسی
آنافیلاکسی، کابوس دنیای آلرژی و شدیدترین فرم واکنش آلرژیک است. این یک واکنش تمامعیار سیستمیک است که در آن چندین ارگان حیاتی بدن همزمان درگیر میشوند. مکانیسم آن آزادسازی ناگهانی و انفجاری مدیاتورهای التهابی از ماستسلها و بازوفیلها در سراسر بدن است. علائم هشداردهنده آنافیلاکسی عبارتند از:
- تنفسی: تورم گلو (احساس خفگی)، گرفتگی صدا، خسخس سینه شدید.
- قلبی-عروقی: افت شدید فشار خون، ضربان قلب ضعیف و سریع، غش کردن.
- پوستی: کهیرهای گسترده، کبودی یا رنگپریدگی پوست.
- گوارشی: درد شکمی شدید، استفراغ مداوم.

زمان در درمان واکنش آلرژیک شدید آنافیلاکسی اهمیت بسیاری دارد. داروی نجاتبخش، اپینفرین (آدرنالین) است که باید بلافاصله به عضله ران تزریق شود. آنتیهیستامینها و کورتونها در این مرحله به تنهایی کافی نیستند و فقط نقش کمکی دارند. هر ثانیه تأخیر در تزریق اپینفرین میتواند پیامدهای جبرانناپذیری داشته باشد.
«اپینفرین (آدرنالین) عضلانی همچنان به عنوان خط اول درمان آنافیلاکسی باقی مانده است. موارد مرگ و میر در حین آنافیلاکسی معمولاً ناشی از تأخیر در تزریق اپینفرین است.»
“Intramuscular epinephrine (adrenaline) continues to be the first-line treatment for anaphylaxis. Fatalities during anaphylaxis usually result from delayed administration of epinephrine.”
به نقل از (World Allergy Organization (WAO
واکنش آلرژیک در کودکان
سیستم ایمنی کودکان در حال یادگیری و تکامل است و به همین دلیل واکنش آلرژیک در کودکان شیوع بالایی دارد. آلرژیهای غذایی (شیر گاو، تخممرغ، بادامزمینی، گندم و سویا) شایعترین علل هستند. خبر خوب این است که بسیاری از کودکان با افزایش سن، آلرژی به شیر و تخممرغ را پشت سر میگذارند، اما آلرژی به بادامزمینی و آجیلها معمولاً پایدارتر است.
مدیریت آلرژی در محیط مدرسه یکی از دغدغههای اصلی والدین است. کودکان باید بیاموزند که غذای خود را با دیگران به اشتراک نگذارند و علائم اولیه خود را بشناسند. همچنین، والدین باید یک “برنامه اقدام اورژانسی” را با مدرسه هماهنگ کنند تا در صورت بروز حادثه، مسئولان مدرسه بدانند چگونه از اتوانجکتور اپینفرین استفاده کنند. تشخیص به موقع و مدیریت حساسیت فصلی در کودکان نیز برای جلوگیری از اختلال در خواب و یادگیری ضروری است.
روشهای درمان واکنش آلرژیک
استراتژیهای درمان واکنش آلرژیک بر سه اصل استوار است: اجتناب، درمان دارویی و ایمونوتراپی.
۱. اجتناب از آلرژن: این مؤثرترین و در عین حال دشوارترین روش است. شناخت دقیق آلرژن از طریق تستهای پوستی یا آزمایش خون (IgE اختصاصی) اولین قدم است.
۲. درمان دارویی:
- آنتیهیستامینها: گیرندههای هیستامین را مسدود میکنند و برای علائم خفیف مانند خارش و عطسه عالی هستند (مثلاً ستیریزین، لوراتادین).
- کورتیکواستروئیدها: التهاب را در سطح ژنتیکی سلول سرکوب میکنند و برای واکنشهای شدیدتر پوستی و تنفسی استفاده میشوند.
- ضداحتقانها: برای کاهش گرفتگی بینی در آلرژیهای فصلی کاربرد دارند.
۳. ایمونوتراپی (حساسیتزدایی): اگر اجتناب ممکن نیست (مثل گرده گیاهان یا نیش حشرات)، ایمونوتراپی میتواند سیستم ایمنی را “بازآموزی” کند. این روش شامل تزریق مقادیر بسیار کم و فزاینده آلرژن در طول چند سال است تا بدن به آن تحمل پیدا کند.
چه زمانی به پزشک مراجعه کنیم؟
تشخیص مرز بین یک حساسیت ساده و یک وضعیت اورژانسی حیاتی است. برای علائم خفیف مانند آبریزش بینی یا خارش موضعی، درمانهای خانگی و داروهای بدون نسخه کافی هستند. اما اگر علائم واکنش آلرژیک شامل موارد زیر بود، باید فوراً با ۱۱۵ تماس بگیرید یا به اورژانس مراجعه کنید:
- تورم زبان، لبها یا گلو که تنفس را دشوار کند.
- احساس سرگیجه شدید، سبکی سر یا غش.
- تنگی نفس ناگهانی و خسخس سینه.
- رنگپریدگی یا کبودی پوست (سیانوز).
- استفراغهای مکرر یا درد شکمی شدید پس از تماس با آلرژن احتمالی.
علاوه بر موارد اورژانسی، اگر علائم آلرژی کیفیت زندگی شما را مختل کرده، خوابتان را به هم ریخته یا با داروهای معمولی کنترل نمیشود، باید برای ارزیابی دقیق و انجام تستهای تخصصی به یک متخصص آلرژی و ایمونولوژی مراجعه کنید.
پیشگیری از واکنشهای آلرژیک
اگرچه نمیتوان ژنتیک را تغییر داد، اما میتوان با اصلاح سبک زندگی و محیط، خطر بروز واکنشها را به حداقل رساند. پیشگیری از واکنش های آلرژیک نیازمند یک رویکرد چندجانبه است:
- کنترل محیط خانه: استفاده از فیلترهای HEPA برای تصفیه هوا، استفاده از روکشهای ضد مایت برای بالش و تشک، و شستشوی مرتب ملحفهها با آب داغ (بالای ۵۵ درجه سانتیگراد) میتواند بار آلرژنهای محیطی را کاهش دهد.
- معرفی زودهنگام غذاها: معرفی زودهنگام مواد غذایی آلرژیزا مانند بادامزمینی به رژیم غذایی نوزادان (بین ۴ تا ۱۱ ماهگی) میتواند به طور چشمگیری خطر ابتلا به آلرژی غذایی را در آینده کاهش دهد. این تغییر بزرگی در دستورالعملهای قدیمی است که توصیه به تاخیر در مصرف میکردند.
- مدیریت استرس: استرس مزمن با افزایش سطح کورتیزول و اختلال در تنظیم سیستم ایمنی، میتواند شدت واکنشهای آلرژیک را افزایش دهد. تکنیکهای آرامسازی و مدیریت استرس میتوانند به عنوان بخشی از برنامه درمانی مکمل عمل کنند.
- آمادگی همیشگی: افراد در معرض خطر آنافیلاکسی باید همیشه دو عدد اتوانجکتور اپینفرین همراه داشته باشند و نحوه استفاده از آن را به اطرافیان خود آموزش دهند.
منابع: Advanced Dermatology – Verywell Health