در سالهای اخیر، دیابت نوع یک به عنوان یکی از بیماریهای مزمن و پیچیدهای شناخته شده که زندگی میلیونها نفر در سراسر جهان را تحت تاثیر قرار میدهد. برخلاف دیابت نوع دو که اغلب به سبک زندگی و رژیم غذایی مرتبط است، دیابت یک یک اختلال خودایمنی محسوب میشود که در آن سیستم ایمنی بدن به سلولهای تولیدکننده انسولین در لوزالمعده حمله میکند و تولید انسولین را متوقف میکند. این وضعیت منجر به افزایش قند خون و مشکلات متابولیکی جدی میشود و نیاز به مدیریت دقیق و مستمر دارد.
تشخیص زودهنگام و درمان مناسب نقش حیاتی در کنترل دیابت یک دارند و میتوانند کیفیت زندگی بیماران را به طور چشمگیری بهبود دهند. در این مقاله، قصد داریم شما را با علائم اولیه دیابت نوع یک، روشهای تشخیص دقیق و درمانهای نوین، از جمله فناوریهای پیشرفته انسولین و ایمونوتراپیهای جدید، آشنا کنیم. با مطالعه این مقاله، شما نه تنها درک عمیقتری از این بیماری پیدا خواهید کرد، بلکه با آخرین پیشرفتهای درمانی نیز آشنا خواهید شد که میتوانند زندگی بیماران را به شکل قابل توجهی تغییر دهند.
دیابت نوع یک چیست؟
دیابت تایپ یک، که گاهی با عنوان دیابت وابسته به انسولین یا دیابت جوانان نیز شناخته میشود، یک اختلال خودایمنی تلقی میشود که در آن سیستم ایمنی بدن به سلولهای بتای بافت لوزالمعده حمله میکند. این سلولها مسئول تولید انسولین هستند؛ هورمونی حیاتی که به بدن کمک میکند گلوکز (قند) موجود در خون را به انرژی تبدیل کند. وقتی این سلولها آسیب ببینند یا از بین بروند، تولید انسولین کاهش یافته یا کاملا متوقف میشود و نتیجه آن افزایش سطح قند خون است.
دیابت تایپ یک معمولا در سنین کودکی یا نوجوانی آغاز میشود، اما میتواند در هر سنی ظاهر شود. برخلاف دیابت نوع دو که بیشتر با سبک زندگی، اضافه وزن و مقاومت به انسولین مرتبط است، دیابت یک به دلایل ژنتیکی و عوامل محیطی، مانند عفونتهای ویروسی یا واکنشهای غیرطبیعی سیستم ایمنی ایجاد میشود. این بیماری مزمن به شمار میرود و درمان عوارض دیابت در این نوع شامل مدیریت مداوم سطح قند خون، مصرف انسولین و پیگیری دقیق پزشکی است تا از بروز عوارض طولانیمدت جلوگیری شود.
دیابت نوع یک خطرناک است یا نوع دو؟
برای پاسخ به این سوال باید از چند جنبه نشانههای دیابت نوع دو و یک را بررسی کرد:
شروع بیماری و کنترل
دیابت نوع ۱ در واقع یک بیماری خودایمنی است که طی آن تولید انسولین توسط لوزالمعده به طور ناگهانی یا نسبتا سریع متوقف میشود. به همین دلیل، افراد مبتلا به دیابت نوع ۱ معمولا نیاز فوری به انسولین درمانی مادامالعمر پیدا میکنند. در مقابل، دیابت نوع ۲ اغلب به صورت آهسته و تدریجی شروع میشود و ممکن است سالها بدون علامت باقی بماند؛ چرا که ابتدا بدن نسبت به انسولین مقاوم میشود و تولید انسولین به مرور کاهش پیدا میکند. از این جنبه، «خطر فوری» برای دیابت نوع ۱ بیشتر است؛ چرا که تاخیر در تشخیص یا درمان میتواند منجر به عوارض حاد مانند کتواسیدوز دیابتی شود.
عوارض و پیامدهای طولانیمدت
هر دو نوع دیابت و همچنین دیابت بارداری در صورت کنترل ضعیف میتوانند عوارض جدی مانند بیماریهای قلبی، نارسایی کلیه، رتینوپاتی و نوروپاتی ایجاد کنند. دیابت نوع ۲ اگر درمان نشود، میتواند به مشکلات شدید قلبی و کلیوی و حتی سکته منجر شود. در دیابت نوع ۱ نیز گزارش شده که تقریبا نیمی از افراد مبتلا در طول عمرشان ممکن است عوارض جدی تجربه کنند. بنابراین، از منظر عوارض مزمن، نمیتوان گفت یکی به طور مطلق خطرناکتر است، اما دیابت نوع ۱ با ریسک عوارض حاد و نیاز به کنترل سریعتر برجستهتر به نظر می رسد.
توانایی پیشگیری و کنترل
دیابت نوع ۲ به کمک تغییر سبک زندگی مانند کاهش وزن، تغذیه سالم و فعالیت بدنی قابل پیشگیری یا کنترل اولیه است. اما برای دیابت نوع ۱ تاکنون راه موثری برای پیشگیری پیدا نشده و درمان تنها بر جایگزینی انسولین متمرکز است.
بنابراین:
- اگر معیار «شروع ناگهانی بیماری و نیاز فوری به درمان» باشد، دیابت نوع ۱ خطرناکتر است.
- اگر معیار «بار عوارض طولانیمدت و شیوع بالای بیماری» باشد، دیابت نوع ۲ نیز بسیار جدی تلقی میشود.
- دیابت نوع ۱ نیازمند کنترل سریع و مادامالعمر انسولین است، در حالی که دیابت نوع ۲ فرصت بیشتری برای پیشگیری و کنترل دارد اما ممکن است دیر تشخیص داده شود و عوارضش افزایش پیدا کند.

علائم و نشانههای دیابت نوع یک
نشانههای بیماری میتوانند به سرعت ظاهر شوند، بنابراین آگاهی از آنها برای تشخیص زودهنگام بسیار مهم است. علامتهای رایج شامل موارد زیر هستند:
- تشنگی زیاد (احساس تشنگی مکرر و شدید)
- ادرار مکرر (از جمله نیاز به رفتن به دستشویی در شب یا شبادراری در کودکان)
- گرسنگی شدید و ناگهانی، حتی زمانی که غذا خورده شده است
- کاهش وزن بدون تلاش یا دلیل واضح
- احساس خستگی یا ضعف عمومی
- تاری دید یا دید مبهم
- التیام دیرتر زخمها یا عفونتهای مکرر در پوست یا سایر بافتها
- بوی نفس میوهای، حالت تهوع یا درد شکم (نشانهای از وضعیت اضطراری کتواسیدوز دیابتی)

از کجا بفهمیم دیابت نوع یک داریم؟ راههای تشخیص
تشخیص دیابت تایپ یک چند مرحلهای است و معمولا ترکیبی از آزمایشهای خون، ارزیابی علائم و آزمایشهای تخصصی انجام میشود. در ادامه مهمترین روشهایی که پزشکان برای تشخیص این بیماری به کار میبرند را بررسی میکنیم:
- آزمایش قند خون (گلوکز خون): پزشک ممکن است سطح قند خون را با یک نمونه خون بررسی کند؛ هم «تصادفی» (هر ساعتی از روز) و هم «ناشتا» (پس از حداقل هشت ساعت بدون غذا) آزمایش میشود. این آزمایش ساده نخستین گام برای تشخیص دیابت محسوب میشود.
- آزمایش HbA1c (هموگلوبین گلیکوزیله): این آزمایش میانگین سطح قند خون شما را طی ۲ تا ۳ ماه گذشته نشان میدهد و در تشخیص دیابت به کار میرود. بسیاری از مراکز درمانی از این تست برای تایید دیابت استفاده میکنند.
- آزمایش آنتیبادیهای خودایمنی: از آنجایی که دیابت نوع یک یک بیماری خودایمنی به شمار میرود، پزشک ممکن است سطح آنتیبادیهایی مانند GAD65، IA‑2، ZnT8 (نشانه حمله سیستم ایمنی به سلولهای تولید انسولین) را بررسی کند. مثبت بودن چنین آنتیبادیهایی تاییدی قوی برای دیابت نوع یک است.
- سطح C‑پپتید: این تست نشان میدهد پانکراس چقدر انسولین تولید میکند. در دیابت نوع یک، سطح C‑پپتید معمولا پایین است چون سلولهای بتای تولیدکننده انسولین آسیب دیدهاند. بعضی آزمایشها به ترکیب آنتیبادی و C‑پپتید متکیاند تا نوع دیابت را دقیقتر تشخیص دهند.
- تست ادرار و کتون: در برخی موارد، پزشک نمونه ادرار را برای بررسی وجود گلوکز (قند) و کتونها آزمایش میکند. افزایش کتونها میتواند نشاندهنده وضعیت خطرناک کتواسیدوز دیابتی باشد که در آغاز دیابت نوع یک ممکن است رخ دهد.
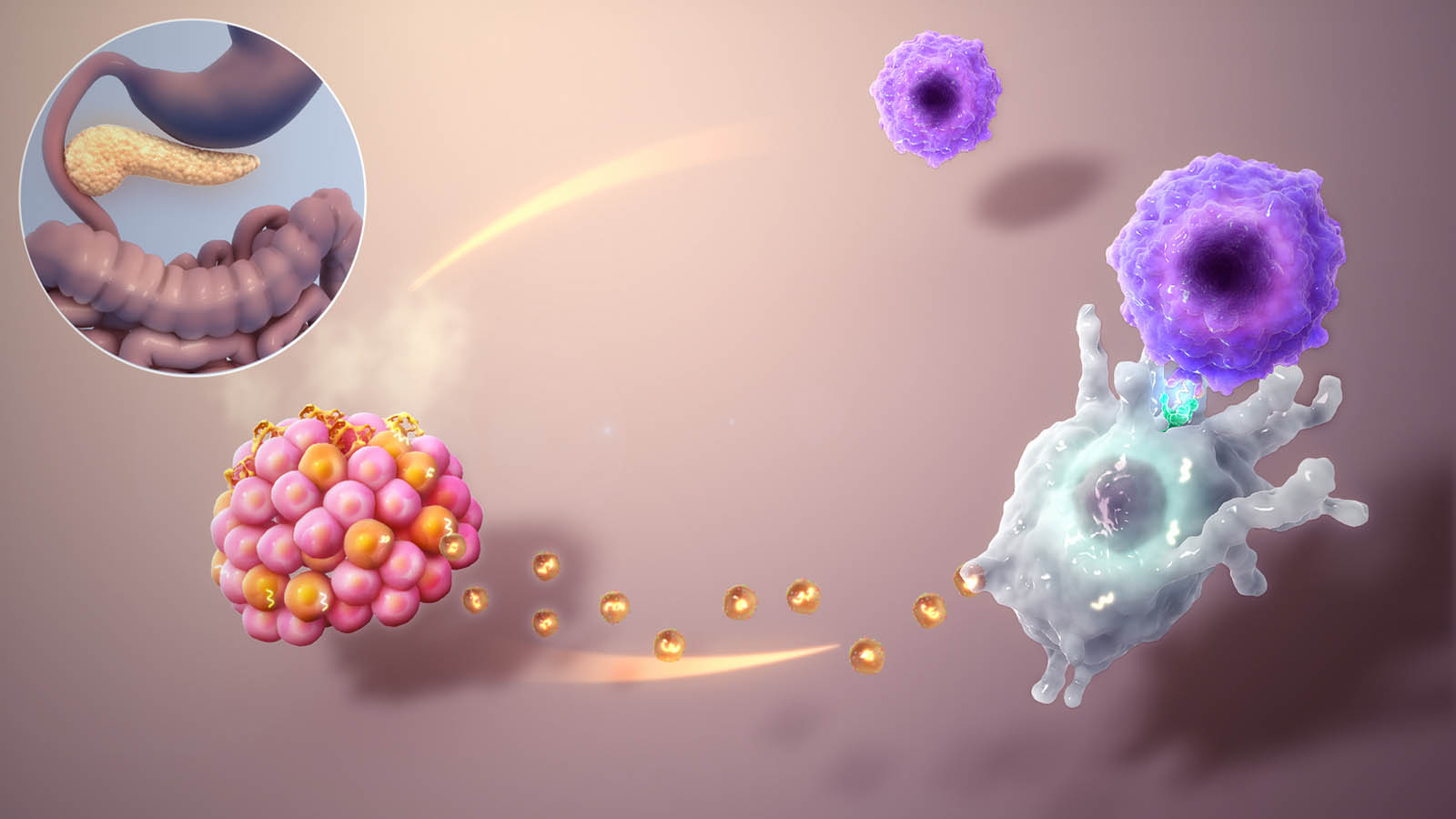
علل دیابت نوع یک
همانطور که پیشتر گفته شد، علت دیابت تایپ یک مشخص است اما به طور کلی میتوان علل دیابت تایپ یک را در موارد زیر خلاصه کرد:
- دیابت نوع یک عمدتا یک بیماری خودایمنی است: سیستم ایمنی بدن به اشتباه سلولهای بتای لوزالمعده (که انسولین تولید میکنند) را نابود میکند و این فرایند منجر به کاهش یا از بین رفتن تولید انسولین میشود.
- علت دقیق این واکنش خودایمنی هنوز کاملا شناخته نشده است، اما ترکیبی از عوامل ژنتیکی و محیطی نقش دارد.
- از نظر ژنتیکی، داشتن بستگان نزدیک مبتلا به دیابت نوع یک ریسک را افزایش میدهد.
- عوامل محیطی نیز موثرند؛ بهخصوص برخی ویروسها که ممکن است باعث تحریک سیستم ایمنی شوند و به تخریب سلولهای بتا کمک کنند.
- برخی مطالعات نشان دادهاند که ویژگیهای جغرافیایی (مثلا زندگی در مناطقی با عرض جغرافیایی خاص) میتواند با تفاوت ریسک همراه باشد.
درمان دیابت نوع یک
درمان این بیماری معمولا مادامالعمر است و شامل انسولینتراپی روزانه میشود. انواع مختلفی از انسولین در بازار وجود دارد: انسولینهای سریعاثر، میاناثر و دیراثر، که بر اساس نیازهای فرد ترکیب میشوند.
گزینههای تجویز انسولین شامل تزریقات با سرنگ، قلم انسولین یا پمپ انسولین است. رصد مکرر سطح قند خون ضروری است: این کار میتواند با استفاده از دستگاه گلوکوز متر یا سیستم رصد مداوم قند (CGM) انجام شود. از طرفی دیگر، مدیریت سبک زندگی نیز بخشی از درمان تلقی میشود: برنامه غذایی سالم، محاسبه کربوهیدرات مصرفی، ورزش منظم و حفظ وزن مناسب از توصیههای اصلی هستند.
در حال حاضر، درمانهای نوین در حال مطالعه هستند؛ مانند پیوند جزایر پانکراسی (سلول تولیدکننده انسولین) یا روشهایی برای جلوگیری از رد سلولها پس از پیوند. با این اوصاف، علم پزشکی هنوز نیاز دارد تا در این زمینه آزمونهای بیشتری را طراحی کند تا تمامی نقاط قوت و ضعف درمانهای نوین مشخص شود.
دیابت نوع یک در کودکان
در کودکان، دیابت تایپ یک اغلب با شروع سریعتر علائم همراه است و نیاز فوری به انسولین دارد. فاکتورهای ریسک در کودکان شامل سابقه خانوادگی، ژنتیک خاص و برخی ویروسهای محیطی است.
به لطف پیشرفت فناوری، کنترل قند در کودکان بهتر شده است: استفاده از پمپ انسولین و سیستمهای CGM کیفیت زندگی را به شکل قابل توجهی بهبود داده است. با این حال، کودکان مبتلا ممکن است در معرض سایر بیماریهای خودایمنی نیز قرار داشته باشند (مثلا بیماری تیروئید یا سلیاک) و تحت نظارت منظم قرار گیرند.

دیابت نوع یک و بارداری
زنان با دیابت یک میتوانند بارداری سالمی داشته باشند، اما باید از قبل برای آن برنامهریزی کنند چون کنترل قند قبل از بارداری اهمیت بسیار زیادی دارد.
در دوران بارداری، نیاز به انسولین در برخی مراحل افزایش پیدا میکند؛ پس تنظیم دقیق درمان و پایش گلوکز بسیار مهم است. خطراتی مثل کتواسیدوز دیابتی (DKA) در دوران بارداری امکان دارد جدیتر باشد، بنابراین کنترل کیتون خون و نظارت دقیق ضروری است.
برای کاهش ریسک به مشکلات مادر و جنین، توصیه میشود مقدار HbA1c پیش از بارداری را تا سطح هدف کاهش دهید. تیم مراقبت قبل از تولد (ماما، متخصص دیابت و چشمپزشک) باید به طور منظم مادر را پیگیری کند تا عوارض بارداری کاهش پیدا کند.
چه زمانی به پزشک مراجعه کنیم؟
دیابت نوع یک را نباید به حال خود رها کرد. با این حال، در صورت مشاهده علائم زیر باید هر چه سریعتر به پزشک مراجعه کرد:
- اگر علائم مانند تشنگی زیاد، ادرار مکرر، کاهش وزن ناخواسته یا خستگی شدید را دارید، باید فورا به پزشک مراجعه کنید چون ممکن است نشانه دیابت نوع یک باشد.
- در صورت بروز علائم کتواسیدوز (مثل تهوع، درد شکم، بوی نفس میوهای، تنفس سریع)، این وضعیت یک اورژانس پزشکی است و نیاز به درمان فوری دارد.
- کسانی که مبتلا به دیابت نوع یک هستند، باید مرتبا با تیم دیابت تنظیم شوند: پزشک، متخصص دیابت، متخصص تغذیه و در صورت بارداری، تیم مراقبت بارداری.
راههای پیشگیری از ابتلا به دیابت نوع یک
در حال حاضر هیچ روش قطعی شناختهشدهای برای پیشگیری کامل از دیابت نوع یک وجود ندارد؛ چرا که علت و مکانیسم مولکولی دقیق آن هنوز به طور کامل روشن نیست. با این حال، تحقیقات فعال در حال انجام است؛ مثلا کارآزماییهای کلینیکی روی افرادی که آنتیبادیهای خودایمنی دارند (یعنی در معرض بالای بیماری) برای تاخیر یا پیشگیری از تخریب سلولهای بتا.

چون ژنتیک یک عامل موثر است، افرادی با سابقه خانوادگی دیابت یک باید از نظر نشانههای اولیه تحت رصد دقیقتر باشند. تمرکز بر تحقیقاتی مانند واکسنهای ویروسی یا درمانهای ایمنیدرمانی (ایمونوتراپی) میتواند در آینده به کاهش ریسک بیماری منجر شود، هرچند هنوز در دست توسعه است.
دیابت یک؛ شناخت، پیشگیری و مدیریت هوشمندانه
این نوع دیابت در واقع یک بیماری پیچیده و خودایمنی محسوب میشود که کنترل و مدیریت آن نیازمند توجه مستمر به سبک زندگی، درمانهای پزشکی و پایش دقیق قند خون است. هر چند علت دقیق ابتلا هنوز کاملا شناخته نشده، به طور حتم شناخت علائم اولیه، تشخیص سریع و درمان به موقع میتواند از عوارض جدی و تهدیدکننده جلوگیری کند.
برای کودکان، زنان باردار و افرادی با سابقه خانوادگی، رعایت توصیههای پزشکی و استفاده از فناوریهای نوین مانند پمپ انسولین و سیستمهای رصد مداوم قند، میتواند کیفیت زندگی را به شکل قابل توجهی بهبود دهد.
با آگاهی و پیگیری مستمر، دیابت نوع یک قابل کنترل است و بیماران میتوانند با مدیریت ریسک، زندگی سالم و فعال داشته باشند. در هر صورت، هر چقدر شناخت ما از این بیماری بیشتر شود، امکان پیشگیری از عوارض و بهبود درمانهای آینده نیز افزایش پیدا میکند.
منبع: clevelandclinic – mayoclinic – nhs







