پوست، اولین سد دفاعی بدن و در عین حال، مانند یک آینه، وضعیت جسمانی بدن را نشان میدهد. هر لکه، خارش یا تغییر رنگی روی پوست میتواند بیانگر این موضوع باشد که در داخل بدن چه خبر است؛ از استرسهای پنهان گرفته تا اختلالات متابولیکی یا عفونتهای نهفته. بسیاری از بیماریهای پوستی در ظاهر ساده به نظر میرسند، اما اگر نشانههای ظریف آنها را نادیده بگیریم، میتوانند به مشکلاتی جدیتر تبدیل شوند. جالب است بدانید که بیش از ۲۵۰۰ نوع بیماری پوستی تاکنون شناسایی شده، اما تنها چند مورد از آنها سهم عمدهای از مراجعه به پزشکان پوست را تشکیل میدهند؛ بیماریهایی مثل آکنه، اگزما، پسوریازیس، قارچ پوستی و ویتلیگو. هر کدام با الگوی خاصی از علائم ظاهر میشوند و درمان آنها، بسته به علت و شدت بیماری میتواند از چند روز تا چند ماه زمان ببرد. در این مقاله قصد داریم به شکلی علمی و در عین حال قابل فهم، نگاهی دقیق به علائم، علل و روشهای درمان انواع بیماریهای شایع پوستی بیندازیم.
بیماری پوستی چیست و چرا به وجود میآید؟
بیماریهای پوستی به مجموعهای از اختلالات گفته میشود که روی پوست – بزرگترین و در عین حال پیچیدهترین عضو بدن – تاثیر میگذارند و موجب بروز تغییراتی مانند قرمزی، التهاب، خارش، پوسته ریزی یا تغییر رنگ میشوند. پوست ما نه تنها یک پوشش سطحی است، بلکه کارکردهای فراوانی دارد: محافظت از بدن در برابر میکروبها، تنظیم دمای بدن، احساس لمس و درد، حفظ رطوبت و غیره.
وقتی این عضو قدرتمند دچار اختلال میشود؛ یعنی وقتی یکی از کارکردها مختل شود یا عامل خارجی، داخلی یا ژنتیکی باعث بروز تغییر در ساختار یا عملکرد پوست گردد، آن وقت ما با یک «بیماری پوستی» مواجه هستیم. به بیان دیگر، بیماری پوستی یعنی حالتی که پوست «به همان شکل همیشگی و سالم» کار نمیکند و نشانههایی از اختلال را بروز میدهد.
اما چرا بیماریهای پوستی ایجاد میشوند؟ علتهای بروز بیماریهای پوستی متنوع بوده و معمولا یک یا چند عامل با هم وارد عمل میشوند:
ژنتیک و عوامل وراثتی
برخی افراد به دلایل ژنتیکی مستعد ابتلا به بیماریهای پوستی هستند؛ مثلا بیماریهایی که از بدو تولد یا از کودکی ظاهر میشوند.
عوامل محیطی و تماس با محرکها
تماس پوست با آلرژنها، مواد شیمیایی، یا تحریککنندگانی مثل صابونها یا شویندههای قوی مهمترین محرکهای پوستی محسوب میشوند. از طرفی دیگر، آفتاب شدید، تابش ماورا بنفش و تابش خورشید میتوانند نقش مهمی در برخی بیماریها داشته باشند. همچنین، شرایط آب و هوایی سخت (مثلا سردی، گرمای زیاد، باد، خشکی شدید) هم پوست را آسیبپذیرتر میکند.
عوامل میکروبی و عفونی
پوست محل زندگی میکروبها، قارچها، ویروسها و انگلهاست. در صورتی که تعادل برقرار نشود یا پوست ضعیف شود، این عوامل میتوانند باعث بروز بیماریهای پوستی شوند.
اختلالات سیستم ایمنی و بیماریهای زمینهای
مشکلاتی مثل دیابت، بیماریهای تیروئید، بیماریهای التهابی روده، بیماریهای خودایمنی و … میتوانند پوست را تحت تاثیر قرار دهند یا آن را به بیماری مستعد کنند.
سبک زندگی و رفتارهای روزمره
به طور کلی، عدم رعایت بهداشت پوست و استفاده از محصولاتی که پوست را تحریک میکنند کاملا به ضرر بافت پوست تمام میشود. علاوه بر این، استرس، خواب ناکافی، رژیم غذایی ضعیف، سیگار و الکل نیز میتواند بر سلامت پوست اثر منفی بگذارند.
علائم بیماریهای پوستی
در ادامه، با فهرستی از علائم شایع بیماریهای پوستی روبهرو میشوید که میتواند راهنمایی برای شناسایی انواع اختلالات پوستی باشد. این دسته از علائم بر اساس اطلاعات موجود در منابع معتبر طبقهبندی شدهاند:
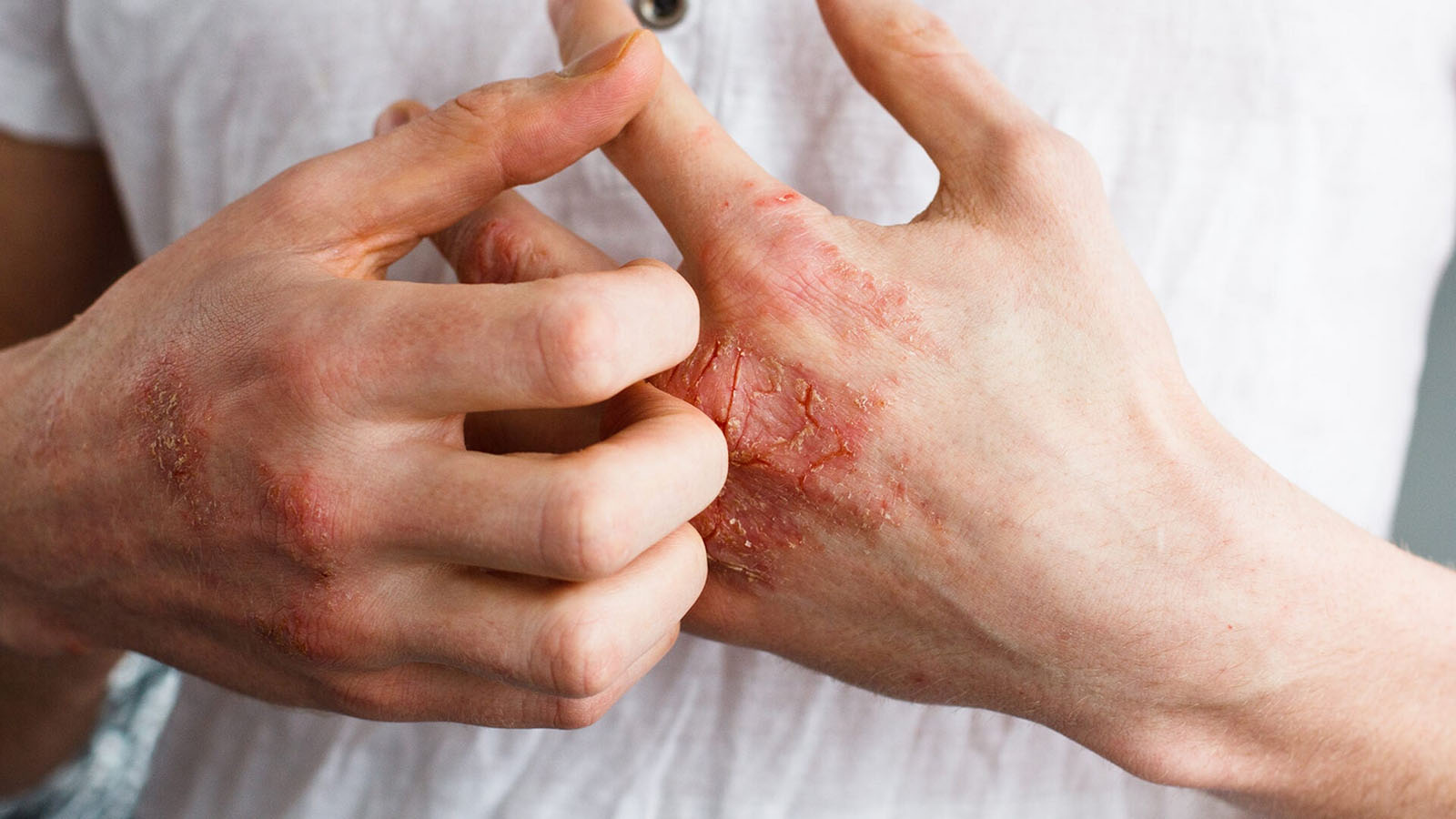
- لکه یا ناحیهای با تغییر رنگ نسبت به پوست طبیعی (مثلا تیرهتر یا روشنتر از پوست اطراف)
- خشکی شدید پوست یا پوستهریزی همراه با بافت زبر یا ترکخورده
- خارش یا احساس سوزش در ناحیهای از پوست که قبلا طبیعی بوده است.
- جوشها، برجستگیها، یا برآمدگیهایی که ممکن است قرمز، سفید، یا پر از چرک باشند.
- ضایعههایی که پوسته شده، باز شده، یا زخم شده و خوب نمیشوند.
- نواحی از پوست که به طور ناگهانی رنگدانهشان کاهش پیدا کرده و سفید شدهاند (مثلا از دست دادن پیگمنت).
- قرمزی، گرما یا تورم پوست (به ویژه در ابتلای عفونت پوستی)
- پوستی که به صورت فلسدار، سفت، ضخیم یا شبیه زنگزدگی دیده میشود.
- نواحی از پوست که نسبت به قبل متفاوت شدهاند؛ مثلا شکل خالها یا زائدههای پوستی که تغییر کردهاند.
در نوشتن این فهرست تلاش شده تا علائم کلی که تقریبا در بسیاری از بیماریهای پوستی دیده میشوند پوشش داده شود، اما همیشه تذکر داده میشود که تنها دیده شدن یک یا چند علامت به معنی ابتلای قطعی به بیماری پوستی نیست، تشخیص دقیق نیازمند ارزیابی پزشکی است. با این اوصاف، در ادامه مهمترین بیماریهای پوستی و روشهای درمان توضیح داده میشوند.
شایعترین انواع بیماریهای پوستی
از شایعترین انواع بیماریهای پوستی میتوان به موارد زیر اشاره کرد. البته مشاهده برخی از علائم الزاما به معنای ابتلا به آن بیماری نیست و امکان دارد اختلالهای غیرپوستی نیز در کار باشد.

آکنه (Acne)
آکنه یکی از شایعترین بیماریهای پوستی به شمار میرود که در اثر انسداد فولیکولهای مو با چربی، سلولهای مرده و باکتریها ایجاد میشود. این مشکل معمولا در صورت، پیشانی، قفسهسینه و پشت ظاهر میشود و میتواند از جوشهای کوچک تا کیستهای دردناک متغیر باشد. هورمونها، به ویژه در دوران بلوغ یا قاعدگی، نقش مهمی را در ایجاد آکنه دارند. همچنین استرس، رژیم غذایی نامتعادل و مصرف برخی داروها میتوانند آن را تشدید کنند.
تب خال (Cold Sore)
تبخالها تاولهای کوچک و دردناکی هستند که معمولا در اطراف لب یا دهان ظاهر میشوند و عامل آن ویروس هرپس سیمپلکس نوع ۱ (HSV-1) محسوب میشود. این ویروس پس از ورود به بدن در اعصاب نهفته باقی میماند و در اثر عواملی مانند استرس، تب، یا نور شدید خورشید دوباره فعال میشود.
تاولها ابتدا باعث احساس سوزش یا خارش میشوند و سپس به زخمهای باز و پوستهدار تبدیل میشوند. این بیماری درمان قطعی ندارد، اما داروهای ضدویروسی مانند آسیکلوویر میتوانند طول مدت و شدت علائم را کاهش دهند. رعایت بهداشت فردی و پرهیز از تماس مستقیم در زمان فعال بودن زخم برای جلوگیری از انتقال ضروری است.
تاول (Blister)
تاولها حبابهای کوچک پر از مایع هستند که معمولا به دلیل اصطکاک، سوختگی، یا عفونت ویروسی و باکتریایی روی پوست ایجاد میشوند. مایع درون تاول نقش محافظتی دارد و به ترمیم بافت آسیبدیده کمک میکند. در اغلب موارد، تاولها خودبهخود بهبود پیدا میکنند، اما اگر پاره شوند، خطر عفونت افزایش مییابد.
در صورت وجود تاولهای بزرگ یا مکرر، بررسی علت زمینهای مانند عفونت هرپسی یا واکنش آلرژیک توصیه میشود. در بیماریهای خودایمنی مانند پمفیگوس نیز ممکن است تاولهای وسیع ایجاد شود.
کهیر (Hives)
کهیر یا «Urticaria» نوعی واکنش پوستی است که به صورت برجستگیهای قرمز یا صورتیرنگ همراه با خارش شدید ظاهر میشود. این واکنش در اثر آزاد شدن هیستامین از سلولهای ایمنی پوست ایجاد میشود. علل آن میتواند شامل آلرژی غذایی، دارویی، نیش حشرات، استرس یا حتی دمای بالا باشد. معمولا، کهیرها طی چند ساعت تا چند روز از بین میروند، اما در برخی افراد ممکن است مزمن شوند. درمان شامل شناسایی و حذف عامل تحریککننده و مصرف داروهای آنتیهیستامین برای کاهش خارش است. در موارد شدید، پزشک ممکن است کورتیکواستروئید یا تزریق اپینفرین تجویز کند.
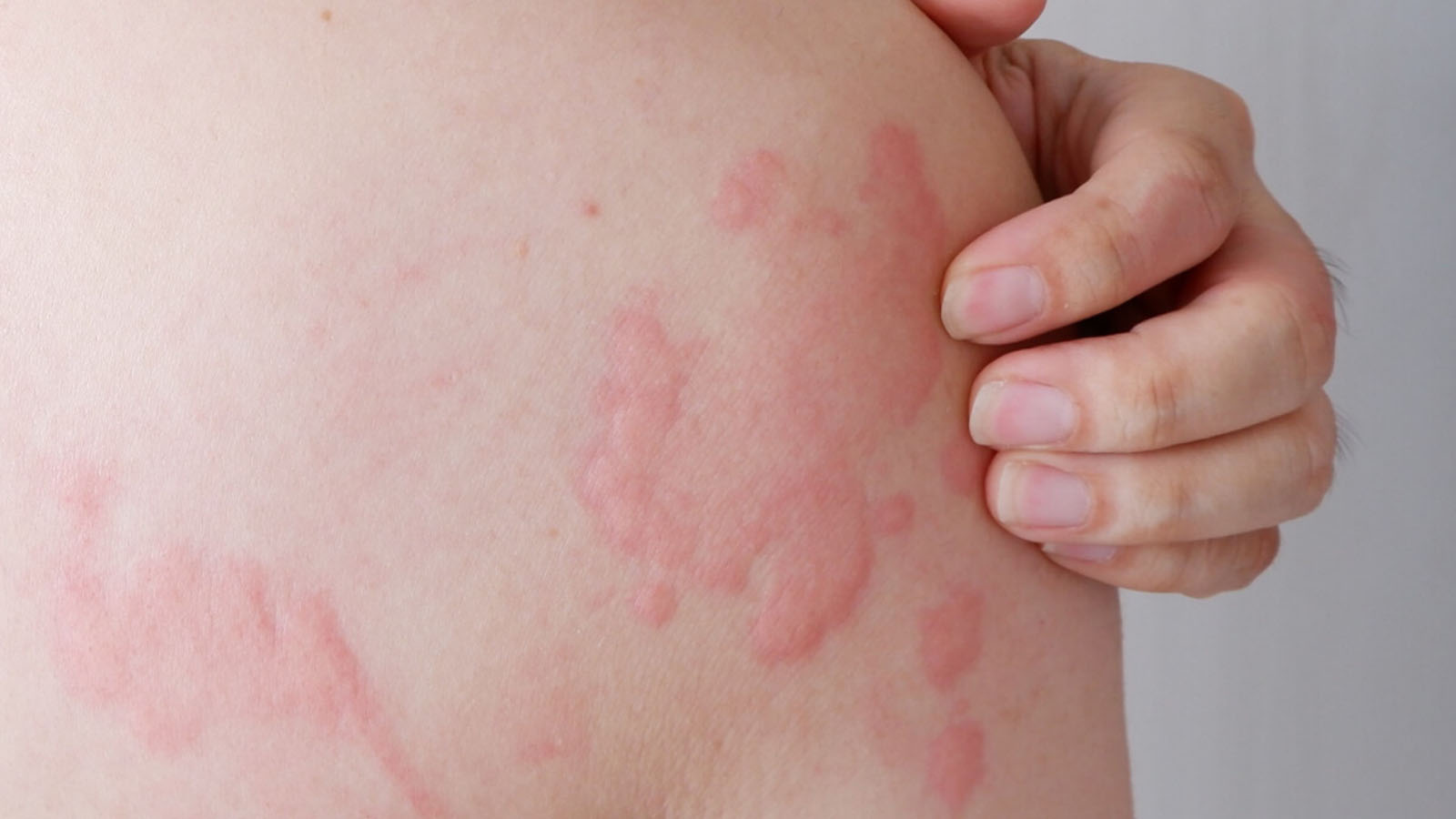
کراتوز آکتینیک (Actinic Keratosis)
کراتوز آکتینیک ضایعهای خشن و فلسدار تلقی میشود که در اثر قرارگیری طولانیمدت در معرض نور خورشید ایجاد میشود. این لکهها معمولا روی صورت، گوشها، پوست سر یا بازوها ظاهر میشوند و در افراد با پوست روشن شایعتر هستند. این ضایعات معمولا خوشخیم هستند، اما میتوانند به مرور زمان به سرطان پوست نوع سلول سنگفرشی تبدیل شوند. پیشگیری از این بیماری از طریق استفاده منظم از ضدآفتاب و پوشش محافظ در برابر اشعه فرابنفش اهمیت زیادی دارد. به طور حتم، تشخیص زودهنگام در جلوگیری از پیشرفت بیماری حیاتی است.
روزاسه (Rosacea)
روزاسه، یک بیماری التهابی مزمن پوست به شمار میرود که معمولا در گونهها، بینی و پیشانی باعث قرمزی مداوم و گاه جوشهای شبیه آکنه میشود. علت دقیق این مدل بیماری ناشناخته است، اما ژنتیک، واکنش بیش از حد عروق خونی و برخی میکروارگانیسمها از عوامل احتمالی هستند. همچنین، محرکهایی مثل گرما، الکل، استرس و غذاهای تند میتوانند علائم را تشدید کنند. اگر این بیماری کنترل نشود، ممکن است باعث ضخیم شدن پوست بینی (به ویژه در مردان) شود. مراقبت ملایم از پوست و پرهیز از محرکها نقش مهمی در مدیریت روزاسه دارد.
کورک یا آبسه خوشهای (Carbuncle)
کاربانکل مجموعهای از چند آبسه کوچک چرکی است که در زیر پوست به هم متصل شدهاند و معمولا بر اثر عفونت باکتریایی استافیلوکوک اورئوس ایجاد میشوند. این ضایعات اغلب در پشت، شانهها یا گردن ظاهر میشوند و بسیار دردناک هستند. پوست اطراف آنها قرمز، متورم و گرم میشود و گاهی تب و ضعف عمومی نیز همراهشان است. عواملی مانند دیابت، سیستم ایمنی ضعیف، بهداشت ناکافی یا ساییدگی مداوم پوست خطر ابتلا را بالا میبرند.
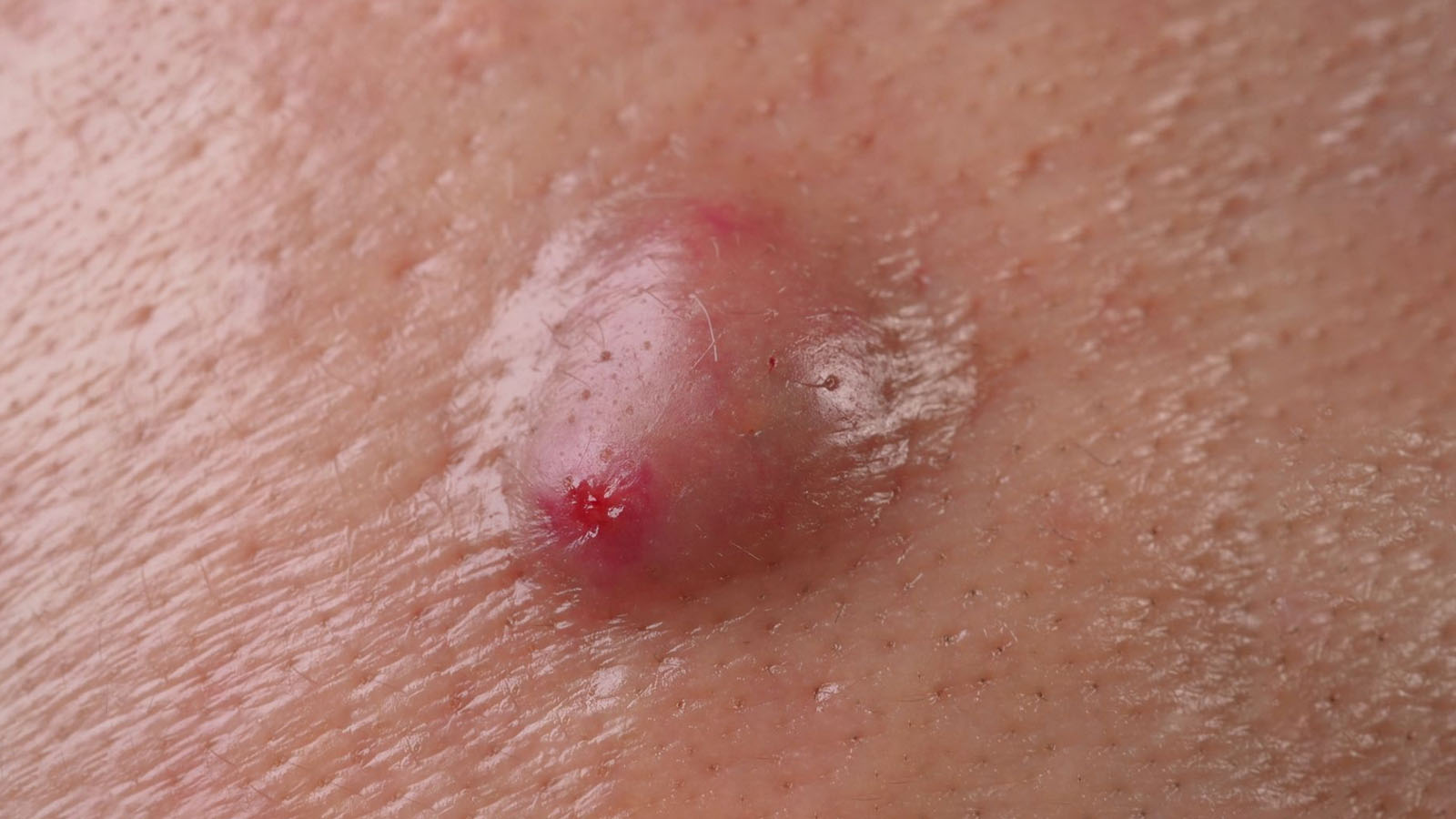
آلرژی به لاتکس (Latex Allergy)
آلرژی به لاتکس واکنشی ایمنی به پروتئینهای موجود در لاستیک طبیعی است که در دستکشها، بادکنکها یا تجهیزات پزشکی وجود دارد. تماس پوست یا استنشاق ذرات لاتکس میتواند باعث قرمزی، خارش، کهیر یا حتی علائم شدید مانند تنگی نفس و آنافیلاکسی شود. این نوع آلرژی در پرسنل پزشکی، بیماران جراحیهای مکرر و افرادی که از محصولات لاتکس زیاد استفاده میکنند، شایعتر است. برای این اختلال، درمان قطعی وجود ندارد و مهمترین اقدام، پرهیز کامل از تماس با مواد حاوی لاتکس تلقی میشود.
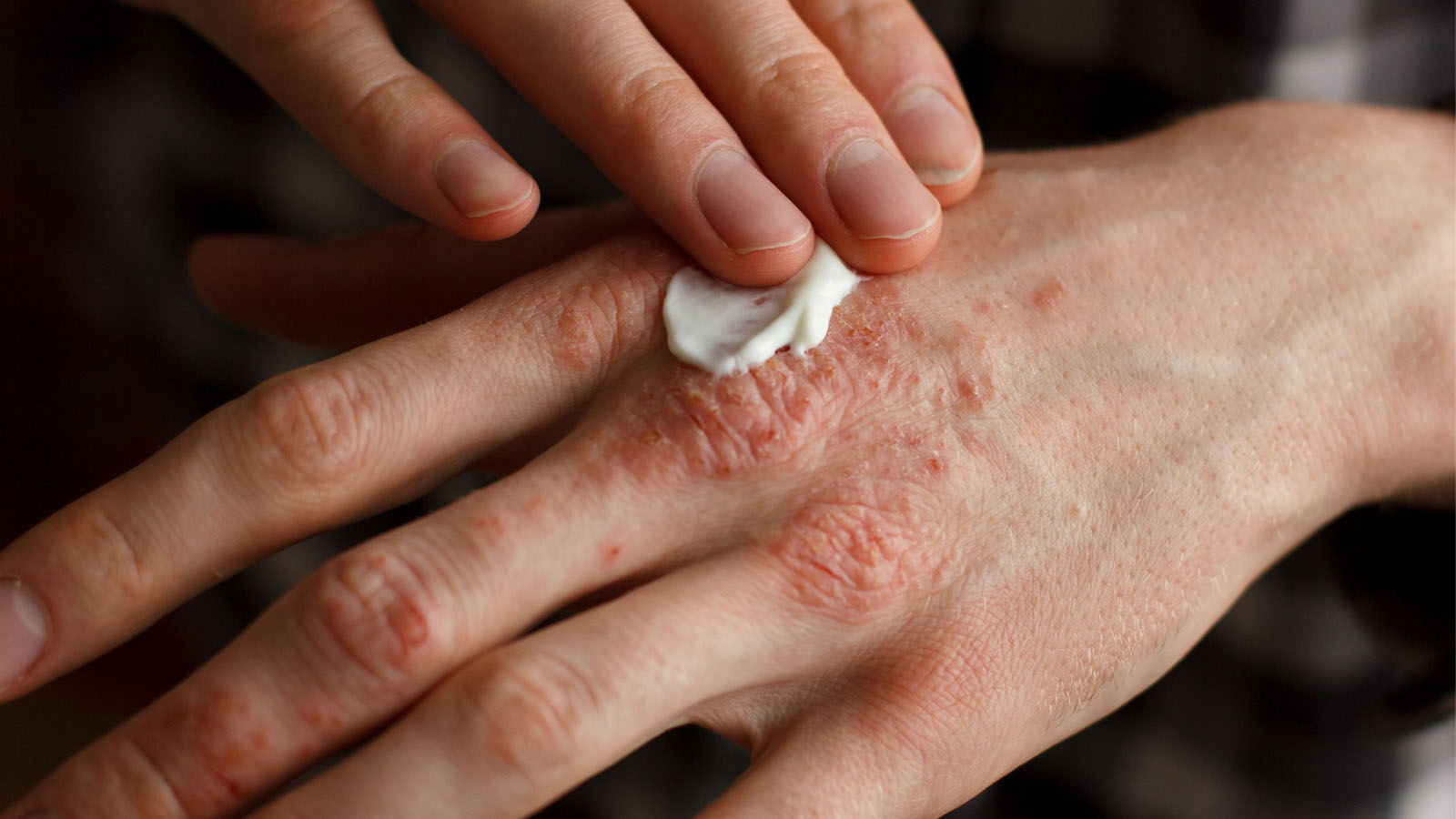
اگزما یا درماتیت آتوپیک (Eczema)
اگزما یکی از شایعترین اختلالات پوستی به شمارم یرود که باعث خشکی، خارش و التهاب مزمن پوست میشود. این بیماری بیشتر در کودکان دیده میشود ولی ممکن است در بزرگسالی نیز ادامه پیدا کند. علت دقیق این اختلال مشخص نیست، اما عوامل ژنتیکی، نقص سد پوستی و واکنش بیشفعال سیستم ایمنی در برابر محرکها نقش دارند.
مناطق شایع شامل آرنجها، زانوها، صورت و گردن است. تماس با مواد تحریککننده، تغییرات دمایی و استرس میتوانند حملات را بدتر کنند. مدیریت درست سبک زندگی نقش مهمی در کنترل علائم دارد.
پسوریازیس (Psoriasis)
پسوریازیس، یک بیماری خودایمنی مزمن به حساب میآید که باعث تسریع چرخه بازسازی سلولهای پوست میشود و در نتیجه لکههای ضخیم، پوستهپوسته و اغلب نقرهایرنگ روی پوست ایجاد میگردد. این نواحی معمولا در آرنجها، زانوها، پوست سر و پایین کمر دیده میشوند. علت دقیق مشخص نیست اما عوامل ژنتیکی، استرس، عفونتها و برخی داروها میتوانند محرک باشند. پسوریازیس مسری نیست ولی ماهیت مزمن دارد. همچنین، کنترل استرس و پرهیز از محرکها به کاهش عود کمک زیادی میکند.
راههای درمان بیماریهای پوستی
بیماریهای پوستی موجود در این مقاله، همه به طور کامل درمان قطعی ندارند اما در ادامه، بهترین روشهای درمان برای اکثر بیماریهای پوستی این مقاله توضیح داده میشود.
- درمان آکنه (Acne): معمولا با ترکیبی از مراقبتهای خانگی و دارویی انجام میشود. شستوشوی روزانه پوست با شویندههای ملایم و پرهیز از فشار دادن جوشها از اصول اولیه است. کرمهای موضعی حاوی رتینوئید، بنزوئیل پراکسید یا اسید سالیسیلیک به باز شدن منافذ پوست کمک میکنند. در موارد شدیدتر، پزشک ممکن است آنتیبیوتیک خوراکی یا داروهای تنظیمکننده هورمون مانند اسپیرونولاکتون را تجویز کند. در زنان، مصرف داروهای ضدبارداری هورمونی میتواند مفید باشد. در آکنههای کیستیک، درمان با ایزوترتینوئین (Accutane) معمولا تحت نظر پزشک انجام میشود.
- درمان تبخال (Cold Sore): تبخال درمان قطعی ندارد، اما میتوان طول دوره و شدت آن را کاهش داد. داروهای ضدویروسی مانند آسیکلوویر، والاسیکلوویر یا فامسیکلوویر، اگر در مراحل اولیه مصرف شوند، موثرتر هستند. استفاده از کرمهای ضدویروسی روی تاولها به بهبود سریعتر کمک میکند. کمپرس سرد برای کاهش التهاب مفید است. باید از لمس یا ترکاندن تاولها خودداری کرد و از تماس نزدیک با دیگران پرهیز کرد تا ویروس منتقل نشود. در افرادی که حملات مکرر دارند، ممکن است درمان پیشگیرانه با داروهای ضدویروس طولانیمدت تجویز شود.
- درمان تاول (Blister): تاولهای کوچک معمولا نیاز به درمان خاصی ندارند و به صورت خودبهخود بهبود پیدا میکنند. پوشاندن آن با گاز استریل از عفونت جلوگیری میکند. اگر تاول بزرگ باشد، پزشک ممکن است آن را به صورت استریل تخلیه کند. همچنین، تاولهای ناشی از سوختگی یا بیماریهای خودایمنی مانند پمفیگوس باید با کرمهای آنتیبیوتیکی و داروهای ضدالتهاب درمان شوند. در مواردی که علت، عفونت ویروسی باشد، داروهای ضدویروسی نیز تجویز میشوند.
- درمان کهیر (Hives): اولین گام در درمان کهیر، شناسایی و حذف عامل محرک به شمار میرود. برای کاهش خارش، از آنتیهیستامینها مانند سیتریزین، لوراتادین یا فکسوفنادین استفاده میشود. در موارد شدید یا مزمن، پزشک ممکن است کورتیکواستروئید خوراکی تجویز کند. اگر کهیر همراه با تنگی نفس یا تورم زبان باشد، تزریق فوری اپینفرین ضروری است. همچنین، حمام ولرم و استفاده از کمپرس سرد میتواند علائم را تسکین دهد. در موارد مزمن، داروهایی مانند اومالیزوماب به کنترل واکنش ایمنی کمک میکنند.
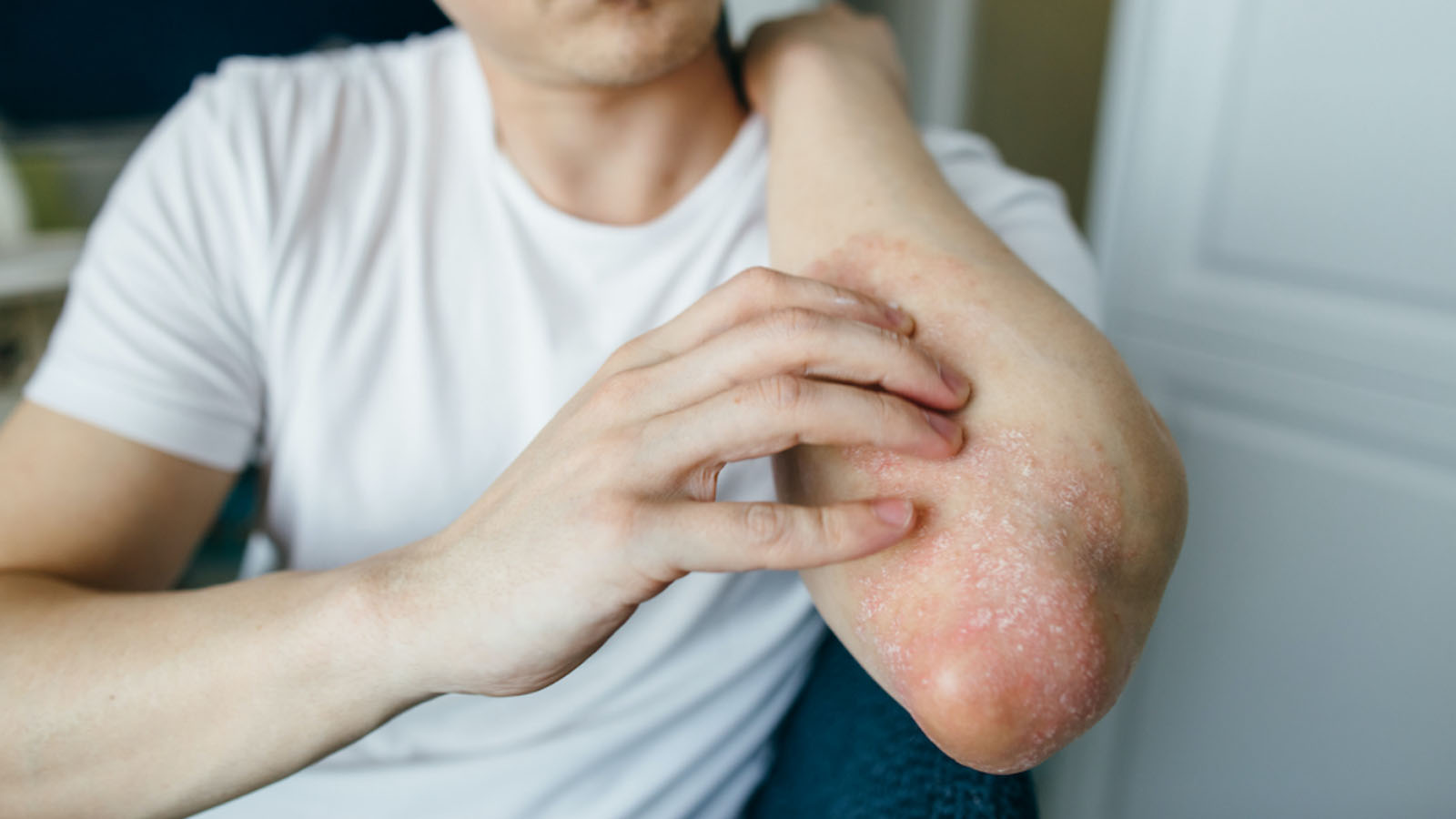
- درمان کراتوز آکتینیک (Actinic Keratosis): این ضایعات پوستی باید زیر نظر متخصص پوست درمان شوند تا از تبدیل به سرطان جلوگیری شود. درمان شامل کرمهای موضعی حاوی فلورواوراسیل (FU)، ایمیکویمود یا دیکلوفناک است که سلولهای غیرطبیعی را از بین میبرند. روشهای فیزیکی مانند کرایوتراپی (انجماد با نیتروژن مایع)، لیزر و درمان فتودینامیک (PDT) نیز رایج هستند. پس از درمان، محافظت مداوم از پوست در برابر آفتاب با ضدآفتاب SPF بالا و لباس محافظ توصیه میشود تا از بازگشت ضایعات جلوگیری شود.
- درمان روزاسه (Rosacea): پروسه معمولا با هدف کاهش التهاب و کنترل قرمزی پوست انجام میشود. کرمهای موضعی مانند مترونیدازول، ایورمکتین یا آزالئیک اسید در کنترل جوشهای روزاسه موثر هستند. در موارد شدیدتر، داروهای خوراکی مانند داکسیسیکلین یا ایزوترتینوئین تجویز میشوند. پرهیز از محرکهایی مانند نور خورشید، الکل، غذاهای تند و استرس ضروری است. همچنین، استفاده از ضدآفتاب روزانه، مرطوبکنندههای غیرتحریککننده و محصولات مراقبت پوستی بدون عطر به بهبود وضعیت پوست کمک میکند. لیزر درمانی نیز برای کاهش قرمزی عروقی استفاده میشود.
- درمان کورک یا آبسه خوشهای: درمان اصلی، تخلیه کامل چرک توسط پزشک و مصرف آنتیبیوتیکهای مناسب (مانند سفالکسین یا کلیندامایسین) است. استفاده از کمپرس گرم چند بار در روز باعث تسریع تخلیه و کاهش درد میشود. در مواردی که بیمار تب دارد یا سیستم ایمنی ضعیف است، امکان دارد درمان وریدی یا بستری لازم شود. رعایت بهداشت فردی، شستوشوی روزانه محل با صابون آنتیباکتریال و تعویض مرتب پانسمان از اقدامات مهم مراقبتی هستند.
- درمان اگزما: اصول درمان شامل مرطوبسازی مداوم پوست، اجتناب از مواد تحریککننده و کنترل التهاب است. کرمهای حاوی استروئید (مثل هیدروکورتیزون) برای کنترل التهاب استفاده میشوند. در موارد متوسط تا شدید، داروهای سرکوبکننده ایمنی مانند تاکرولیموس، سیکلوسپورین یا Dupilumab تجویز میشوند. استفاده از صابونهای بدون عطر، پوشیدن لباسهای نخی و کنترل استرس نقش مهمی در جلوگیری از عود دارد. در موارد شدید، فتوتراپی (نور UVB کنترلشده) میتواند بسیار موثر باشد.
- درمان پسوریازیس: پروسه درمان بسته به شدت بیماری متنوع است. موارد خفیف با کرمهای موضعی حاوی ویتامین D، قطران زغالسنگ یا استروئید درمان میشوند. در موارد متوسط تا شدید، از نوردرمانی (UVB یا PUVA) نیز کمک گرفته میشود. داروهای سیستمیک مانند متوترکسات، سیکلوسپورین یا سایر داروهای شیمیایی برای کنترل پاسخ ایمنی به کار میروند. همچنین، حفظ رطوبت پوست و پرهیز از محرکهایی مانند استرس یا سیگار، نقش اساسی در کنترل طولانیمدت دارد.
منابع: Healthline – clevelandclinic